-
Hospital Ángeles y tu médico cirujano, una dupla de confianza
 Cuando se trata de una cirugía, no solo importa el diagnóstico ni el procedimiento que se va a realizar. La combinación entre el lugar donde se lleva a cabo la intervención y el especialista que la ejecuta marca la diferencia en la experiencia del paciente. Por ello, Hospital Ángeles y tu médico cirujano forman una dupla de confianza que ofrece atención integral, seguridad y acompañamiento en cada etapa del proceso quirúrgico.
Cuando se trata de una cirugía, no solo importa el diagnóstico ni el procedimiento que se va a realizar. La combinación entre el lugar donde se lleva a cabo la intervención y el especialista que la ejecuta marca la diferencia en la experiencia del paciente. Por ello, Hospital Ángeles y tu médico cirujano forman una dupla de confianza que ofrece atención integral, seguridad y acompañamiento en cada etapa del proceso quirúrgico.Elegir un médico cirujano con experiencia y al mismo tiempo un hospital con infraestructura moderna y personal calificado brinda tranquilidad a los pacientes y a sus familias. Esta combinación permite enfrentar tanto cirugías programadas como urgencias con mayor seguridad y mejor organización.
La importancia de elegir Hospital Ángeles y a tu médico cirujano
Tomar la decisión de operarse nunca es sencilla. Surgen dudas sobre el diagnóstico, el riesgo del procedimiento, la recuperación y el impacto en la vida diaria. En este contexto, contar con un médico cirujano en Hospital Ángeles representa una ventaja significativa.
Por un lado, el cirujano aporta su criterio clínico y sus habilidades técnicas. Por otro, Hospital Ángeles ofrece un entorno hospitalario estructurado, con servicios de urgencias, laboratorio clínico, imagenología, banco de sangre y unidades de terapia intensiva, lo que permite resolver complicaciones y necesidades especiales en el mismo lugar. Esta suma de recursos se traduce en un manejo más seguro y organizado para cada paciente.
Perfil del médico cirujano en Hospital Ángeles
El médico cirujano que trabaja en Hospital Ángeles suele contar con formación universitaria completa en Medicina, especialidad en Cirugía General y, en muchos casos, subespecialidades en áreas como cirugía laparoscópica, cirugía oncológica, cirugía gastrointestinal o cirugía de urgencias.
Este profesional está capacitado para:
- Valorar síntomas y signos clínicos
- Solicitar e interpretar estudios de laboratorio y gabinete
- Determinar si el tratamiento ideal es quirúrgico o conservador
- Explicar al paciente en qué consiste el procedimiento y cuáles son los riesgos
- Coordinar el manejo con otros especialistas cuando el caso lo requiere
La preparación del médico cirujano se complementa con una actualización constante, asistencia a congresos y participación en programas de educación médica continua, lo que fortalece la calidad de la atención que se brinda dentro del hospital.
Tecnología, seguridad y calidad en el entorno quirúrgico
La dupla de confianza entre Hospital Ángeles y tu médico cirujano se fortalece con la infraestructura disponible. Un quirófano bien equipado, sistemas de monitoreo avanzados, instrumental adecuado y protocolos de seguridad son elementos esenciales para cualquier intervención.
En un entorno como Hospital Ángeles, el médico cirujano puede apoyarse en:
- Quirófanos con tecnología moderna
- Equipos de anestesia de alto nivel
- Instrumental para cirugía abierta y mínimamente invasiva
- Servicios de imagen como ultrasonido, tomografía y resonancia
- Laboratorio clínico para estudios preoperatorios y de control
La aplicación de listas de verificación, la identificación adecuada del paciente, la revisión de alergias, antecedentes y medicamentos, así como el seguimiento de protocolos de esterilización y control de infecciones, son parte de la cultura de seguridad con la que trabaja el equipo quirúrgico.
Acompañamiento integral de tu cirujano antes y después de la operación
El médico cirujano no solo interviene durante la cirugía. Su papel se extiende a lo largo de todo el proceso. En la consulta inicial, se revisan síntomas, antecedentes, estudios previos y se define el plan de manejo. En esta etapa, el cirujano explica el diagnóstico, la necesidad de la intervención y las alternativas disponibles.
Posteriormente, en la fase preoperatoria, se coordina la valoración por otros especialistas si es necesario, como cardiología, medicina interna o anestesiología. El objetivo es asegurar que el paciente llegue a quirófano en las mejores condiciones posibles.
Tras la cirugía, el médico cirujano realiza visitas de seguimiento en la habitación, supervisa la evolución, ajusta el manejo del dolor, vigila la herida quirúrgica y define el momento adecuado para el alta. Una vez en casa, las consultas de revisión permiten evaluar la recuperación, retirar puntos cuando corresponde y resolver dudas sobre la reincorporación a las actividades cotidianas. Todo este acompañamiento refuerza la confianza del paciente en la relación entre Hospital Ángeles y su cirujano.
Hospital Ángeles, servicios que respaldan a tu médico cirujano
El trabajo del cirujano se sostiene en una red de servicios hospitalarios que forman parte de la misma dupla de confianza. Entre los apoyos más importantes se encuentran:
- Servicio de urgencias, para la atención de apendicitis, traumatismos y otras emergencias quirúrgicas
- Laboratorio clínico, que ofrece resultados rápidos y confiables para la toma de decisiones
- Banco de sangre, indispensable en cirugías de mayor complejidad
- Imagenología, con estudios que ayudan a confirmar diagnósticos y evaluar resultados
- Terapia intensiva, para pacientes que requieren vigilancia estrecha y soporte avanzado
El médico cirujano se coordina con estos servicios para ofrecer un manejo integral. Este ambiente organizado permite actuar con rapidez en situaciones críticas y brindar atención personalizada en cada caso.
Cuándo buscar la atención conjunta de Hospital Ángeles y tu cirujano
Existen situaciones en las que la valoración por un médico cirujano en un entorno hospitalario como Hospital Ángeles es especialmente recomendable. Algunos ejemplos son:
- Dolor abdominal intenso y persistente, que puede indicar apendicitis, colecistitis u otra urgencia
- Presencia de hernias en la ingle, ombligo o en cicatrices previas, sobre todo si causan dolor o se vuelven irreductibles
- Bultos o masas en mamas, abdomen, cuello o extremidades que cambian de tamaño o producen molestias
- Sangrado digestivo, cambios en el ritmo intestinal o pérdida de peso sin causa aparente
- Lesiones en la piel que crecen, se ulceran o sangran con facilidad
- Resultados de estudios que sugieren tumores o quistes en órganos internos
Acudir a Hospital Ángeles y consultar con un médico cirujano permite valorar estos casos con el apoyo de estudios diagnósticos, interconsultas y, de ser necesario, programar una cirugía en condiciones controladas y seguras.
Recomendaciones para aprovechar esta dupla de confianza
Para obtener el máximo beneficio de la combinación entre Hospital Ángeles y tu médico cirujano, conviene tener en cuenta algunas recomendaciones:
- Elegir un cirujano con formación acreditada y experiencia en el tipo de procedimiento que se requiere
- Llevar a la consulta todos los estudios previos disponibles y una lista de medicamentos actuales
- Plantear todas las dudas relacionadas con el diagnóstico, la cirugía, los riesgos y la recuperación
- Preguntar por el tipo de técnica que se utilizará, si será cirugía abierta o mínimamente invasiva
- Seguir con puntualidad las indicaciones preoperatorias y postoperatorias
- Avisar de inmediato si después de la cirugía aparecen síntomas como fiebre alta, dolor intenso o sangrado
Al cumplir estas recomendaciones, el paciente participa de forma activa en su propio cuidado y fortalece la relación de confianza con su cirujano y con el equipo de Hospital Ángeles. Esta colaboración, basada en información clara, comunicación abierta y apoyo profesional, convierte a esta dupla en un pilar fundamental para el manejo seguro y eficiente de cualquier procedimiento quirúrgico.
-
¿Qué opciones de tratamiento para cáncer de mama existen?
Cuando una persona recibe el diagnóstico de cáncer de mama, una de las primeras preguntas que surgen es qué alternativas terapéuticas están disponibles y cómo se elige el mejor camino a seguir. Hoy en día existen diversas opciones de tratamiento para cáncer de mama que se combinan y adaptan según el tipo de tumor, el estadio, la presencia o no de receptores hormonales, la edad, las enfermedades asociadas y las preferencias de la paciente.
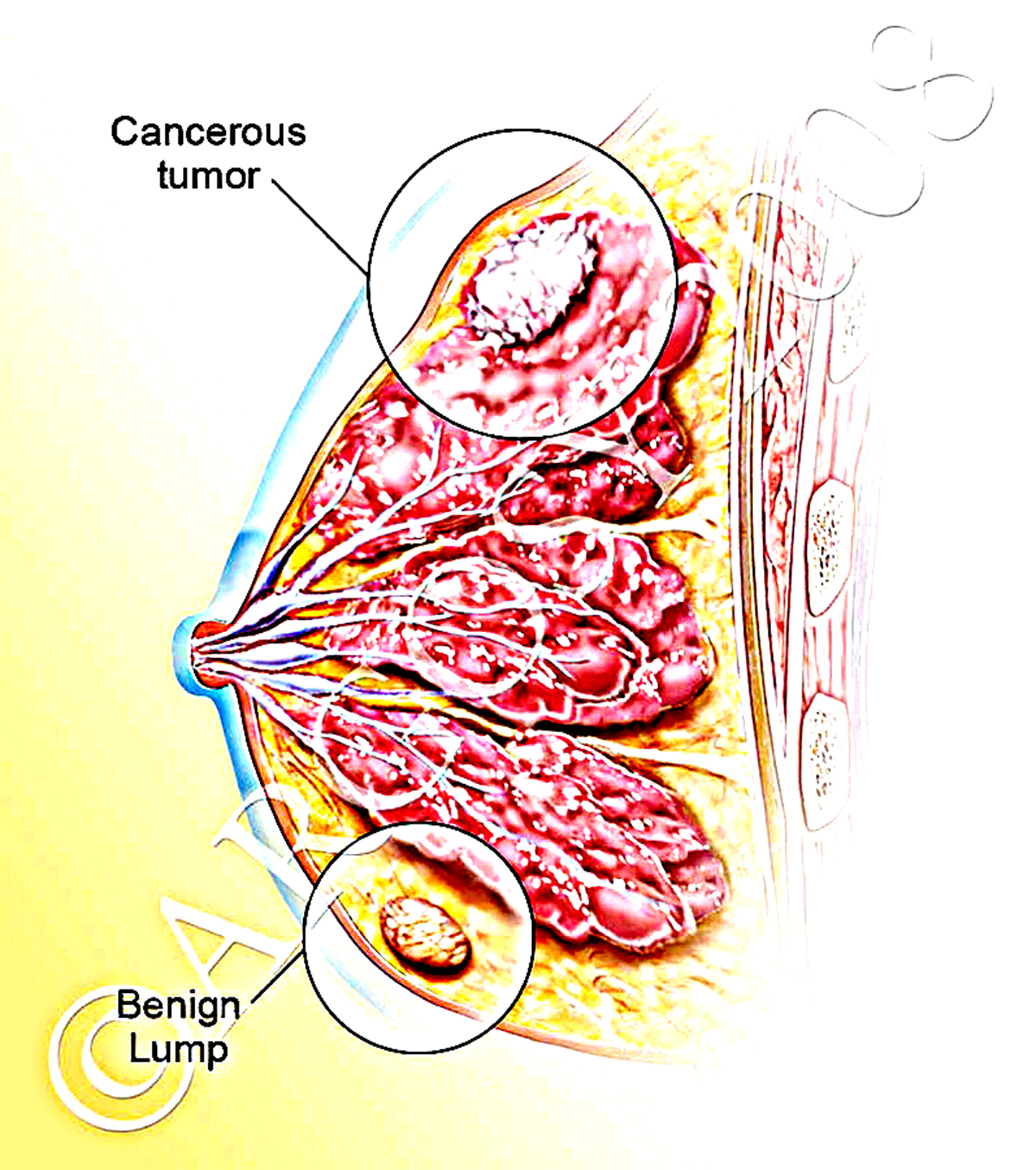 Conocer de manera general los principales tratamientos para el cáncer de mama ayuda a participar activamente en las decisiones con el equipo médico, entender por qué se recomienda cierta estrategia y qué se puede esperar en cada etapa.
Conocer de manera general los principales tratamientos para el cáncer de mama ayuda a participar activamente en las decisiones con el equipo médico, entender por qué se recomienda cierta estrategia y qué se puede esperar en cada etapa.Factores que determinan las opciones de tratamiento para cáncer de mama
No existe un único esquema válido para todas las pacientes. Los especialistas diseñan un plan personalizado tomando en cuenta, entre otros aspectos:
- Estadio del cáncer de mama (si está localizado en la mama, si hay ganglios linfáticos afectados o metástasis a distancia).
- Tipo de tumor (por ejemplo, si expresa receptores de estrógeno y progesterona, si es HER2 positivo o si es un cáncer de mama triple negativo).
- Edad y estado general de salud de la paciente.
- Antecedentes personales y familiares, como mutaciones genéticas (BRCA1, BRCA2 u otras).
- Objetivos de la paciente, incluyendo deseo de conservar la mama, calidad de vida, fertilidad y prioridades personales.
Con base en estos elementos se combinan distintas opciones de tratamiento para cáncer de mama: cirugía, radioterapia, quimioterapia, hormonoterapia, terapias dirigidas e inmunoterapia.
Tratamiento quirúrgico del cáncer de mama
La cirugía es uno de los pilares históricos en el manejo del cáncer de mama. El objetivo principal es extirpar el tumor con márgenes adecuados de seguridad y, en muchos casos, evaluar o retirar los ganglios linfáticos axilares.
Entre las cirugías de cáncer de mama más frecuentes se encuentran:
- Cirugía conservadora de mama (tumorectomía o cuadrantectomía): se extirpa únicamente el tumor y una pequeña porción de tejido sano alrededor. Suele acompañarse de radioterapia posterior para disminuir el riesgo de recurrencia local.
- Mastectomía: implica la extirpación de toda la mama. Puede indicarse cuando el tumor es grande en relación con el tamaño de la mama, cuando hay múltiples focos tumorales o si existen contraindicaciones para la radioterapia.
- Cirugía de ganglios linfáticos: incluye la biopsia de ganglio centinela o la disección axilar, según la extensión de la enfermedad.
En muchos casos, las pacientes pueden optar por cirugía reconstructiva en el mismo procedimiento o en una segunda etapa, lo que contribuye al bienestar emocional y a la imagen corporal.
Radioterapia como opción de tratamiento para cáncer de mama
La radioterapia utiliza radiación de alta energía para destruir células cancerosas que puedan haber quedado en la mama o en la región cercana después de la cirugía. Es una pieza clave, sobre todo cuando se elige una cirugía conservadora.
Algunas situaciones en las que se emplea radioterapia en el cáncer de mama son:
- Después de una cirugía conservadora, para reducir la probabilidad de recaída local.
- Tras una mastectomía, cuando el tumor era grande o había varios ganglios linfáticos comprometidos.
- En casos avanzados, para aliviar síntomas como dolor óseo o compresión de estructuras.
Los avances tecnológicos han permitido radioterapias más precisas, que concentran la dosis en la zona afectada y protegen mejor los tejidos sanos.
Quimioterapia en el cáncer de mama
La quimioterapia es otro de los tratamientos más conocidos para el cáncer de mama. Consiste en medicamentos que circulan por el torrente sanguíneo y atacan células de crecimiento rápido, entre ellas las malignas.
La quimioterapia puede indicarse en distintos momentos:
- Quimioterapia neoadyuvante: se administra antes de la cirugía para reducir el tamaño del tumor, facilitar una cirugía conservadora o evaluar la respuesta del tumor a los medicamentos.
- Quimioterapia adyuvante: se aplica después de la cirugía para eliminar células residuales y disminuir el riesgo de recurrencia.
- Quimioterapia en enfermedad metastásica: se usa para controlar la enfermedad cuando el cáncer se ha extendido a otros órganos.
Los esquemas de quimioterapia se seleccionan según las características del tumor y se administran en ciclos. Aunque pueden producir efectos secundarios como náuseas, caída de cabello o fatiga, existen cada vez más medidas de apoyo para manejarlos y mejorar la tolerancia al tratamiento.
Terapia hormonal como opción de tratamiento en cáncer de mama con receptores positivos
En muchos casos, el cáncer de mama crece estimulado por hormonas femeninas como el estrógeno o la progesterona. Cuando el tumor expresa receptores hormonales, se considera terapia hormonal (también llamada hormonoterapia) como parte del tratamiento.
Entre las opciones de tratamiento para cáncer de mama con receptores hormonales positivos se incluyen:
- Moduladores selectivos del receptor de estrógeno (como el tamoxifeno), empleados con frecuencia en mujeres premenopáusicas.
- Inhibidores de aromatasa, recomendados sobre todo en mujeres posmenopáusicas.
- Supresión ovárica, que reduce la producción de estrógenos en mujeres jóvenes.
La hormonoterapia suele administrarse durante varios años, después de la cirugía y la quimioterapia (cuando corresponde), con el fin de disminuir el riesgo de recurrencia a largo plazo.
Terapias dirigidas para cáncer de mama HER2 positivo
Algunos tumores de mama sobreexpresan una proteína llamada HER2. Estos casos suelen ser más agresivos, pero al mismo tiempo responden a medicamentos específicos que actúan directamente sobre esa diana molecular.
Las terapias dirigidas contra HER2, como trastuzumab y otros fármacos similares, se han convertido en una parte esencial del tratamiento para cáncer de mama HER2 positivo. Pueden administrarse:
- En combinación con quimioterapia, tanto en el escenario temprano como en enfermedad avanzada.
- Después de la quimioterapia, durante un periodo prolongado como tratamiento adyuvante.
El objetivo es bloquear la señal de crecimiento que esta proteína envía a las células tumorales y mejorar la supervivencia.
Inmunoterapia y nuevas opciones para cáncer de mama
En los últimos años, la inmunoterapia ha ampliado el abanico de opciones para algunos subtipos de cáncer de mama, en particular el cáncer de mama triple negativo avanzado o metastásico. Estos medicamentos estimulan el sistema inmunológico para que reconozca y ataque de manera más eficaz a las células malignas.
La elegibilidad para inmunoterapia depende de características específicas del tumor, como la expresión de ciertos marcadores en la superficie de las células o en el microambiente tumoral. El oncólogo evalúa estos aspectos a través de estudios de patología y genética tumoral.
Además de la inmunoterapia, la investigación continúa avanzando con:
- Nuevos fármacos dirigidos a mutaciones particulares.
- Terapias combinadas que buscan potenciar los efectos del tratamiento y reducir la toxicidad.
- Ensayos clínicos que ofrecen acceso a estrategias innovadoras bajo una supervisión muy estrecha.
Cómo se decide la mejor opción de tratamiento para cáncer de mama
La elección del tratamiento para cáncer de mama no se limita a un solo especialista. Lo ideal es que exista un equipo multidisciplinario integrado por oncólogos médicos, cirujanos oncólogos, radiooncólogos, patólogos, radiológos, enfermería oncológica y, cuando se requiere, especialistas en rehabilitación, psicooncología y nutrición.
En la práctica, este equipo:
- Revisa los resultados de los estudios de imagen y de patología.
- Determina el estadio y las características biológicas del tumor.
- Propone un plan que puede incluir cirugía, radioterapia, quimioterapia, hormonoterapia, terapias dirigidas o inmunoterapia, en diferentes combinaciones y secuencias.
- Ajusta el tratamiento según la respuesta y la tolerancia de la paciente.
Para la persona que vive con cáncer de mama, resulta muy útil hacer preguntas, expresar sus prioridades, consultar los posibles beneficios y riesgos de cada opción y solicitar información por escrito si es necesario. Mantener una comunicación abierta con el equipo de salud permite comprender mejor por qué se recomiendan ciertas alternativas y qué impacto pueden tener en la vida diaria.
Entender las opciones de tratamiento para cáncer de mama existentes y saber que se adaptan a cada caso concreto aporta claridad en un momento de mucha incertidumbre. Esta información, acompañada del apoyo médico y emocional adecuado, ayuda a tomar decisiones más conscientes y a afrontar el proceso terapéutico con mayor seguridad.
-
Cómo elegir al mejor cirujano cardiotorácico para tu corazón
-
Cirugía oncológica avances que están cambiando la vida
La cirugía oncológica ha sido, durante décadas, uno de los pilares fundamentales en el tratamiento del cáncer. Sin embargo, lo que hoy entendemos como cirugía para cáncer es muy distinto a lo que se practicaba hace apenas unos años. La combinación de tecnología, nuevas técnicas quirúrgicas y mejor comprensión de la biología tumoral está transformando la experiencia de los pacientes, desde el diagnóstico hasta la recuperación. Estos avances en cirugía oncológica no solo buscan curar, también pretenden preservar órganos, reducir secuelas y mejorar la calidad de vida a largo plazo.
 Cirugía oncológica mínimamente invasiva: menos dolor, más precisión
Cirugía oncológica mínimamente invasiva: menos dolor, más precisiónUno de los cambios más visibles dentro de la cirugía oncológica moderna es el auge de los abordajes mínimamente invasivos, como la laparoscopia y la cirugía toracoscópica asistida por video. En lugar de grandes incisiones, se utilizan pequeñas aberturas por donde se introducen cámaras e instrumentos finos, lo que permite operar con una visión ampliada y mayor precisión.
En cánceres como el de colon, estómago, pulmón o ginecológicos, estas técnicas han demostrado beneficios importantes: menor dolor postoperatorio, menos sangrado, menor riesgo de infección y estancias hospitalarias más cortas, sin comprometer los resultados oncológicos cuando se realizan en centros experimentados.
En el caso del cáncer de pulmón, por ejemplo, la cirugía mínimamente invasiva para etapas tempranas puede ofrecer tasas de supervivencia comparables a la cirugía abierta, con mejor recuperación funcional y reincorporación más rápida a la vida diaria.
Cirugía oncológica robótica: una extensión tecnológica de las manos del cirujano
La cirugía robótica se ha convertido en uno de los grandes símbolos de los avances de la cirugía oncológica. Plataformas como el sistema robótico Da Vinci permiten que el cirujano controle brazos articulados con movimientos extremadamente precisos, acceso a zonas anatómicas complejas y visión tridimensional de alta definición.
En tumores de próstata, riñón, recto, cuello uterino y otros órganos pélvicos, la cirugía robótica ha facilitado:
- Disecciones más delicadas en espacios reducidos
- Mayor preservación de nervios y estructuras clave para la continencia urinaria y la función sexual
- Menor pérdida de sangre y menor tiempo de hospitalización
Si bien aún se siguen evaluando resultados a largo plazo en algunos tipos de cáncer, los datos a corto plazo muestran que la cirugía robótica puede ofrecer resecciones oncológicas adecuadas con menos complicaciones en muchos escenarios.
Además, ya se explora la integración de inteligencia artificial en estas plataformas para ayudar a reconocer fases de la cirugía en tiempo real, anticipar maniobras complejas y estandarizar procedimientos, lo que podría incrementar la seguridad quirúrgica en el futuro.
Quirófanos híbridos e imagen en tiempo real: ver el tumor mientras se opera
Otro de los avances clave en la cirugía para cáncer es el desarrollo de quirófanos híbridos, donde se combinan equipos de imagen avanzados (como tomografía computarizada, resonancia magnética o angiografía) dentro del mismo quirófano. Esto permite que el cirujano obtenga imágenes detalladas del tumor y los tejidos circundantes durante el procedimiento, sin necesidad de trasladar al paciente.
Paralelamente se han desarrollado técnicas de imagen óptica intraoperatoria, que emplean marcadores fluorescentes u otras tecnologías para resaltar el tejido tumoral, ayudando a delimitar mejor los márgenes de resección y a identificar ganglios linfáticos afectados.
Para el paciente, esto se traduce en:
- Mayor probabilidad de retirar todo el tejido canceroso
- Menor riesgo de resecar tejido sano innecesariamente
- Menos cirugías repetidas por márgenes positivos
En tumores del sistema nervioso, cabeza y cuello, columna o hígado, donde milímetros pueden marcar la diferencia entre conservar una función o perderla, la cirugía oncológica con apoyo de imagen avanzada está cambiando radicalmente la práctica clínica.
Cirugía oncológica personalizada: preservar órganos y funciones
La tendencia actual en cirugía del cáncer no se limita a “extirpar más”, sino a operar mejor y de forma más personalizada. En muchos tumores se ha demostrado que las cirugías preservadoras de órgano, acompañadas de radioterapia, quimioterapia u otros tratamientos sistémicos, pueden ofrecer tasas de supervivencia similares a las cirugías radicales, pero con mayor preservación funcional.
En ginecología oncológica, por ejemplo, se han consolidado técnicas como:
- Cirugía para conservar la fertilidad en mujeres jóvenes con ciertos tipos de cáncer de cuello uterino o de ovario en etapas tempranas.
- Mapeo del ganglio centinela, que permite extirpar únicamente los ganglios linfáticos más relevantes para la diseminación tumoral, reduciendo el riesgo de linfedema y otras complicaciones.
En cáncer de mama, las técnicas de conservación mamaria combinadas con radioterapia han permitido evitar mastectomías en muchas pacientes, con resultados oncológicos comparables y mejor imagen corporal y bienestar emocional.
Estos avances en cirugía oncológica preservadora están íntimamente ligados a un mejor estadiaje, mejor imagen, mejores tratamientos complementarios y una sólida toma de decisiones multidisciplinaria.
Instrumentos inteligentes y cirugía guiada por sensores
La incorporación de dispositivos capaces de “sentir” o analizar el tejido en tiempo real es otro de los avances que están transformando la cirugía del cáncer. Un ejemplo es el iKnife, un bisturí inteligente que analiza el humo generado al cortar el tejido por medio de espectrometría de masas. De esta manera, ofrece información inmediata sobre si el tejido que se está cortando es tumoral o sano, lo que ayuda al cirujano a decidir hasta dónde resecar.
Este tipo de herramientas, junto con sistemas de navegación quirúrgica y sensores avanzados, buscan:
- Reducir el riesgo de dejar restos microscópicos de tumor
- Evitar resecar tejido funcional innecesario
- Hacer más predecibles y estandarizables los resultados quirúrgicos
Además, la integración de algoritmos de aprendizaje automático sobre imágenes y videos quirúrgicos abre la puerta a sistemas de apoyo a la decisión que podrían alertar de estructuras críticas, sugerir trayectorias de corte más seguras o anticipar complicaciones.
Nuevas técnicas de ablación local: destruir el tumor sin grandes incisiones
En ciertos tumores, especialmente en hígado, páncreas o próstata, se están explorando técnicas de ablación que buscan destruir las células cancerosas sin resecar grandes segmentos de órgano. Un ejemplo es la electroporación irreversible, que utiliza pulsos eléctricos muy intensos y breves para crear poros en la membrana celular y llevar a la muerte de las células tumorales, preservando al mismo tiempo estructuras como vasos sanguíneos y conductos biliares.
Estas técnicas de ablación local pueden aplicarse de forma percutánea, laparoscópica o abierta, y en algunos casos se combinan con tratamientos sistémicos o inmunoterapia. Forman parte de una cirugía para cáncer cada vez más integrada con otras modalidades terapéuticas, con el objetivo de controlar la enfermedad local y sistémica con el menor impacto posible en la vida cotidiana del paciente.
Lo que estos avances en cirugía oncológica significan para los pacientes
Los avances de la cirugía oncológica que están cambiando la vida de los pacientes no se miden solo en nuevos dispositivos o técnicas espectaculares. Se reflejan, sobre todo, en la experiencia real de las personas:
- Cirugías con menos dolor y cicatrices más pequeñas
- Recuperaciones más rápidas y menos días de hospital
- Mayor preservación de funciones tan importantes como la voz, la movilidad, la continencia o la fertilidad
- Menor impacto emocional y social tras el tratamiento
Detrás de cada nueva tecnología hay equipos interdisciplinarios, protocolos de seguridad y una evaluación continua de resultados. Para quienes viven con un diagnóstico de cáncer, informarse sobre estas innovaciones, acudir a centros con experiencia en cirugía oncológica avanzada y participar activamente en las decisiones de tratamiento puede marcar una diferencia significativa en su camino terapéutico.
-
Cirugía de columna en Hospital Ángeles, tecnología y seguridad para tu espalda
La cirugía de columna es una decisión importante que se toma cuando el dolor de espalda, la limitación funcional o los síntomas neurológicos afectan la calidad de vida y ya no responden a tratamientos conservadores. En este contexto, la cirugía de columna en Hospital Ángeles se apoya en tecnología avanzada, protocolos de seguridad estrictos y equipos médicos especializados para ofrecer un abordaje integral y confiable para tu espalda.
Cirugía de columna en Hospital Ángeles con enfoque integral en el paciente
En Hospital Ángeles, la cirugía de columna no se entiende solo como un procedimiento quirúrgico. Se considera parte de un proceso completo que inicia con una valoración detallada y continúa con el tratamiento, la rehabilitación y el seguimiento a largo plazo. Cada paciente es evaluado de manera individual, tomando en cuenta su historia clínica, su estilo de vida y sus expectativas sobre la recuperación.
El objetivo principal de la cirugía de columna en Hospital Ángeles es aliviar el dolor, mejorar la movilidad y recuperar la funcionalidad, siempre priorizando la seguridad del paciente. Para lograrlo, el equipo de especialistas en columna vertebral analiza el tipo de lesión, su evolución y los riesgos, con el fin de indicar únicamente aquellas cirugías que realmente aporten un beneficio claro.
Tecnología de vanguardia en cirugía de columna para cuidar tu espalda
La tecnología es un pilar clave en la cirugía de columna en Hospital Ángeles. El hospital suele contar con equipos de imagen avanzados que permiten estudiar con precisión la anatomía de la columna vertebral, como resonancia magnética, tomografía computarizada y radiografías dinámicas. Estos estudios ayudan a identificar hernias de disco, estenosis de canal, inestabilidades vertebrales y otras patologías que afectan la espalda.
En el quirófano, la tecnología se convierte en una aliada para aumentar la precisión de la cirugía de columna. Es posible utilizar sistemas de navegación quirúrgica y control radiológico intraoperatorio que permiten colocar tornillos, barras o implantes con mayor exactitud. Además, cuando el caso lo permite, se recurre a técnicas de cirugía de columna mínimamente invasiva que reducen el tamaño de las incisiones, disminuyen el daño a los tejidos y favorecen una recuperación más rápida.
Todo este soporte tecnológico tiene un objetivo claro, ofrecer un tratamiento de columna en Hospital Ángeles que combine eficacia y seguridad, reduciendo el riesgo de complicaciones y mejorando los resultados funcionales.
Seguridad del paciente en la cirugía de columna en Hospital Ángeles
La seguridad del paciente es una prioridad en cualquier procedimiento de columna. Antes de programar una cirugía de columna en Hospital Ángeles se realiza una evaluación preoperatoria completa. Esta incluye estudios de laboratorio, valoración cardiovascular y análisis de enfermedades crónicas como diabetes o hipertensión, con el fin de disminuir riesgos durante la anestesia y la intervención.
Durante la cirugía, se siguen protocolos estandarizados para el control de infecciones, el manejo de la vía aérea, el monitoreo de signos vitales y la seguridad anestésica. En los casos que lo ameritan, se puede utilizar monitoreo neurofisiológico intraoperatorio para vigilar la función de nervios y médula espinal, lo que brinda un nivel adicional de protección para la columna y el sistema nervioso.
Después del procedimiento, el paciente es vigilado de cerca en áreas de recuperación y hospitalización. El control del dolor, la detección temprana de complicaciones y el acompañamiento del personal de enfermería forman parte de la estrategia para que la cirugía de columna en Hospital Ángeles se desarrolle en un entorno seguro y confiable.
Equipo multidisciplinario especializado en cirugía de columna
La atención de la columna vertebral requiere experiencia y trabajo en equipo. En Hospital Ángeles, la cirugía de columna suele ser realizada por neurocirujanos o ortopedistas especializados en columna, y se apoya en otros profesionales de la salud. Anestesiólogos, radiólogos, fisioterapeutas y personal de enfermería participan en cada etapa del tratamiento.
Este enfoque multidisciplinario permite valorar mejor cada caso, seleccionar la técnica quirúrgica más adecuada y diseñar un plan de recuperación personalizado. La comunicación entre los distintos especialistas favorece decisiones más informadas y centradas en el bienestar del paciente.
Del diagnóstico al tratamiento de columna en Hospital Ángeles
El proceso inicia con una consulta especializada. En esta etapa, el médico revisa los síntomas del paciente, como dolor lumbar o cervical, ciática, debilidad en las piernas, hormigueo o dificultad para caminar. A partir de la exploración física y de los estudios de imagen, se determina si el problema puede mejorar con medidas conservadoras o si existe indicación de cirugía de columna en Hospital Ángeles.
Cuando se decide llevar a cabo una intervención, el especialista explica al paciente el tipo de procedimiento, los beneficios esperados, los posibles riesgos y el tiempo estimado de recuperación. La información clara y detallada ayuda a tomar decisiones conscientes y realistas sobre el tratamiento de la espalda.
Rehabilitación y seguimiento después de la cirugía de columna
La intervención en quirófano es solo una parte del camino. La calidad de la recuperación después de la cirugía de columna en Hospital Ángeles depende también de un plan de rehabilitación bien estructurado. Una vez que el médico lo autoriza, el paciente inicia ejercicios supervisados por fisioterapeutas, enfocados en recuperar fuerza muscular, mejorar la postura y aumentar la movilidad.
Durante esta etapa, se orienta al paciente sobre cuidados esenciales para proteger la espalda, como evitar cargar peso excesivo, cuidar la forma de sentarse y levantarse, y mantener un estilo de vida activo pero prudente. Además, se programan consultas de seguimiento para evaluar la evolución de la cirugía de columna, ajustar medicamentos si es necesario y resolver cualquier duda que surja durante la recuperación.
Adoptar hábitos saludables, como controlar el peso, no fumar y realizar actividad física adecuada, ayuda a prolongar los beneficios del tratamiento de columna en Hospital Ángeles y a prevenir nuevas lesiones.
¿Cuándo valorar una cirugía de columna en Hospital Ángeles?
No todos los dolores de espalda requieren cirugía. Muchas molestias se resuelven con reposo relativo, fisioterapia, medicamentos y cambios en la rutina diaria. Sin embargo, es recomendable acudir con un especialista en columna cuando el dolor persiste por semanas, limita las actividades diarias o se acompaña de signos de alarma como pérdida de fuerza, adormecimiento intenso o problemas para controlar esfínteres.
 En estos casos, una valoración oportuna permite identificar si una cirugía de columna en Hospital Ángeles puede ser la opción adecuada. Gracias a la combinación de tecnología avanzada, protocolos de seguridad y un equipo médico altamente capacitado, el hospital ofrece un entorno preparado para cuidar tu espalda y ayudarte a recuperar tu funcionalidad y bienestar en el día a día.
En estos casos, una valoración oportuna permite identificar si una cirugía de columna en Hospital Ángeles puede ser la opción adecuada. Gracias a la combinación de tecnología avanzada, protocolos de seguridad y un equipo médico altamente capacitado, el hospital ofrece un entorno preparado para cuidar tu espalda y ayudarte a recuperar tu funcionalidad y bienestar en el día a día. -
¿Qué es la rinoplastia y qué problemas puede corregir?

-
Chequeos preventivos con cardiólogo CDMX para evitar infartos
Los infartos siguen siendo una de las principales causas de muerte en el mundo, y la Ciudad de México no es la excepción. El ritmo de vida acelerado, el estrés constante, la contaminación y los hábitos poco saludables aumentan el riesgo de enfermedad cardiovascular. Frente a este escenario, los chequeos preventivos con cardiólogo CDMX para evitar infartos se vuelven una herramienta fundamental para cuidar tu corazón antes de que aparezcan síntomas graves.
 Acudir a tiempo con un cardiólogo en CDMX no solo sirve para tratar problemas ya establecidos, también permite identificar factores de riesgo, hacer ajustes en el estilo de vida y detectar alteraciones en etapas en las que todavía es posible intervenir de manera eficaz.
Acudir a tiempo con un cardiólogo en CDMX no solo sirve para tratar problemas ya establecidos, también permite identificar factores de riesgo, hacer ajustes en el estilo de vida y detectar alteraciones en etapas en las que todavía es posible intervenir de manera eficaz.Importancia de los chequeos preventivos con cardiólogo en CDMX
Los chequeos preventivos con cardiólogo CDMX para evitar infartos tienen un objetivo claro: adelantarse a la enfermedad. Muchas personas llegan al especialista después de presentar dolor en el pecho, falta de aire intensa o incluso tras un evento cardiaco mayor. Sin embargo, el corazón suele enviar señales mucho antes, o bien, puede estar en riesgo sin mostrar síntomas evidentes.
Un chequeo preventivo con un cardiólogo en Ciudad de México permite:
- Evaluar el estado actual de tu corazón y tus arterias.
- Identificar factores de riesgo como hipertensión, colesterol alto, diabetes, obesidad o tabaquismo.
- Estimar el riesgo de infarto a corto y mediano plazo.
- Establecer un plan de seguimiento personalizado con cambios de hábitos y, si es necesario, medicamentos.
Cuando se realizan chequeos preventivos de forma periódica, el cardiólogo CDMX cuenta con un historial clínico que le permite detectar cambios sutiles y actuar de manera anticipada.
¿Por qué el cardiólogo CDMX es clave para prevenir infartos?
Aunque un médico general puede orientar sobre salud cardiovascular, el cardiólogo es el especialista formado específicamente para diagnosticar, tratar y prevenir enfermedades del corazón y de los vasos sanguíneos. En una ciudad tan grande como la CDMX, donde la exposición a factores de riesgo es alta, contar con la guía de un cardiólogo ofrece ventajas importantes.
El cardiólogo CDMX puede:
- Interpretar de manera precisa estudios como electrocardiogramas, ecocardiogramas y pruebas de esfuerzo.
- Ajustar el tratamiento de enfermedades crónicas como hipertensión y diabetes desde la perspectiva cardiológica.
- Detectar alteraciones que pueden pasar desapercibidas en una revisión general, como ciertas arritmias o cambios en la función del ventrículo.
- Coordinar la atención con otros especialistas cuando el riesgo de infarto es elevado.
Esto hace que los chequeos preventivos con cardiólogo en Ciudad de México sean una inversión en salud, especialmente para quienes tienen antecedentes familiares de infarto o factores de riesgo múltiples.
Principales estudios en un chequeo preventivo cardiológico en CDMX
Los chequeos preventivos con cardiólogo CDMX para evitar infartos se adaptan a cada persona, pero suelen incluir una combinación de historia clínica, exploración física y estudios complementarios.
Entre los más frecuentes se encuentran:
-
Historia clínica detallada
El cardiólogo investiga síntomas, antecedentes familiares de enfermedad cardiaca, hábitos de vida, medicamentos que consumes y enfermedades previas. Esta información es clave para valorar el riesgo de infarto. -
Exploración física
Incluye toma de presión arterial, auscultación del corazón y pulmones, revisión de pulsos y, en algunos casos, evaluación de signos de retención de líquidos o mala circulación. -
Electrocardiograma (ECG)
Registra la actividad eléctrica del corazón y ayuda a identificar arritmias, signos de daño previo, trastornos de conducción y otros cambios que pueden asociarse con mayor riesgo de infarto. -
Perfil de lípidos y laboratorio básico
Aunque se realiza en un laboratorio clínico, el cardiólogo interpreta niveles de colesterol total, LDL, HDL, triglicéridos, glucosa y otros parámetros relevantes para estimar el riesgo cardiovascular. -
Ecocardiograma
Es un estudio de imagen que permite observar las cavidades del corazón, sus válvulas y la fuerza de bombeo. Resulta muy útil en pacientes con hipertensión, soplos, antecedentes de infarto o síntomas como falta de aire. -
Prueba de esfuerzo
Ayuda a valorar la respuesta del corazón durante el ejercicio y puede revelar enfermedad de las arterias coronarias que no se manifiesta en reposo. Es muy utilizada en chequeos preventivos con cardiólogo CDMX, especialmente en personas de mediana y mayor edad.
Dependiendo del caso, el cardiólogo en CDMX puede solicitar otros estudios más específicos, como monitoreo Holter, pruebas de imagen avanzada o evaluación de calcio coronario.
Chequeos preventivos con cardiólogo CDMX según tu edad
La edad es un factor determinante en el tipo y la frecuencia de los chequeos preventivos con cardiólogo en Ciudad de México.
-
Menores de 40 años
En esta etapa, los chequeos preventivos con cardiólogo CDMX se enfocan en identificar factores de riesgo tempranos y establecer hábitos saludables. Suelen indicarse para personas con antecedentes familiares de infarto, deportistas de alto rendimiento o quienes presentan síntomas atípicos como palpitaciones o dolor de pecho con el esfuerzo. -
Entre 40 y 60 años
Este es un periodo crítico para la prevención de infartos. Si tienes hipertensión, colesterol elevado, diabetes, sobrepeso o fumas, los chequeos preventivos con cardiólogo en CDMX deberían volverse parte de tu rutina de salud. En estas edades, la probabilidad de presentar enfermedad coronaria aumenta, y una detección anticipada puede evitar eventos graves. -
Mayores de 60 años
Aquí los chequeos preventivos con cardiólogo CDMX para evitar infartos son aún más importantes. Además de evaluar el riesgo de infarto, el cardiólogo valora la presencia de insuficiencia cardiaca, valvulopatías y arritmias, adaptando el tratamiento a la edad, otros padecimientos y los medicamentos que la persona ya utiliza.
Señales de riesgo que indican que necesitas una revisión cardiológica
Aunque la prevención ideal se basa en acudir al cardiólogo antes de presentar molestias, existen síntomas y situaciones que indican la necesidad de programar un chequeo preventivo con cardiólogo CDMX lo antes posible:
- Dolor u opresión en el pecho, sobre todo si aparece con el esfuerzo.
- Falta de aire al subir escaleras o al caminar distancias cortas.
- Palpitaciones intensas, mareos o episodios de desmayo.
- Hinchazón de tobillos y piernas sin causa aparente.
- Cansancio extremo que no se explica por falta de sueño o estrés.
- Hipertensión, diabetes o colesterol alto sin revisión reciente por un cardiólogo.
Si te identificas con uno o varios de estos puntos, un chequeo preventivo con cardiólogo en Ciudad de México puede ayudarte a aclarar la causa y reducir el riesgo de un evento cardiaco.
Hábitos que potencian los chequeos preventivos con cardiólogo en Ciudad de México
Los chequeos preventivos con cardiólogo CDMX para evitar infartos son más efectivos cuando se acompañan de cambios reales en el estilo de vida. Entre los hábitos que fortalecen la salud del corazón destacan:
- Alimentación basada en frutas, verduras, granos integrales y grasas saludables.
- Actividad física regular, adaptada a tu edad y condición, aprobada por el cardiólogo.
- Suspender el consumo de tabaco y moderar el consumo de alcohol.
- Control del estrés mediante técnicas de relajación, terapia, descanso adecuado y organización del tiempo.
- Adherencia al tratamiento médico cuando ya existen diagnósticos como hipertensión o diabetes.
El cardiólogo en CDMX no solo interpreta estudios, también puede orientarte sobre metas realistas y seguros cambios de hábitos para proteger tu corazón.
¿Cada cuánto realizar chequeos preventivos con cardiólogo CDMX?
La frecuencia ideal de los chequeos preventivos con cardiólogo en Ciudad de México depende de tu edad, tus antecedentes y tus enfermedades de base. En términos generales, muchas personas se benefician de una revisión anual, aunque en pacientes de alto riesgo el especialista puede sugerir intervalos más cortos.
Lo importante es no esperar a que ocurra un infarto para pensar en el corazón. Incorporar los chequeos preventivos con cardiólogo CDMX para evitar infartos dentro de tu cuidado habitual de salud es una decisión responsable que puede darte años de vida con mejor calidad, mayor tranquilidad y la confianza de estar atendiendo a tiempo uno de los órganos más importantes de tu cuerpo.
-
¿Qué es la radiocirugía y en qué casos se recomienda?
 La radiocirugía es un tratamiento médico altamente especializado que utiliza radiación ionizante enfocada con gran precisión para tratar diversas lesiones en el cerebro y en otras partes del cuerpo, sin necesidad de realizar una cirugía abierta. A pesar de su nombre, no implica cortes ni incisiones; se trata de un procedimiento no invasivo que concentra dosis muy altas de radiación en una zona específica, con el objetivo de destruir o inactivar células anormales.
La radiocirugía es un tratamiento médico altamente especializado que utiliza radiación ionizante enfocada con gran precisión para tratar diversas lesiones en el cerebro y en otras partes del cuerpo, sin necesidad de realizar una cirugía abierta. A pesar de su nombre, no implica cortes ni incisiones; se trata de un procedimiento no invasivo que concentra dosis muy altas de radiación en una zona específica, con el objetivo de destruir o inactivar células anormales.Cuando las personas se preguntan qué es la radiocirugía y en qué casos se recomienda, es importante entender que no se trata de una técnica experimental, sino de una modalidad consolidada dentro de la oncología y la neurocirugía moderna. Se utiliza tanto para tumores benignos como malignos, malformaciones vasculares y algunos trastornos funcionales, especialmente cuando las opciones quirúrgicas tradicionales representan un riesgo elevado o no son viables.
Definición de la radiocirugía de alta precisión
La radiocirugía de alta precisión consiste en dirigir múltiples haces de radiación desde diferentes ángulos hacia un punto objetivo definido mediante imágenes médicas. De esta manera, el tejido sano que rodea la lesión recibe una dosis limitada, mientras que la zona tratada acumula una dosis suficiente para producir el efecto terapéutico.
En la práctica, el proceso se basa en:
- Estudios de imagen avanzados, como tomografía computarizada y resonancia magnética.
- Sistemas de planificación que construyen un modelo tridimensional de la lesión.
- Equipos que permiten administrar la radiación con exactitud milimétrica.
Gracias a estos elementos, la radiocirugía es un tratamiento de alta precisión que se ha convertido en una alternativa relevante para pacientes que antes tenían pocas opciones.
¿En qué se diferencia la radiocirugía de la radioterapia convencional?
Aunque ambos procedimientos utilizan radiación, la radiocirugía y la radioterapia convencional tienen características distintas.
En la radioterapia tradicional, la dosis total suele fraccionarse en múltiples sesiones de baja o moderada intensidad, administradas durante varias semanas. Los campos de tratamiento suelen ser más amplios, por lo que una mayor cantidad de tejido sano puede estar expuesto a la radiación.
En cambio, la radiocirugía se caracteriza por:
- Dosis alta por sesión, a menudo en una sola aplicación o en pocas fracciones.
- Campos muy reducidos, centrados exclusivamente en la lesión.
- Utilización de sistemas de inmovilización e imágenes de verificación para asegurar la posición exacta.
Por estas razones, la radiocirugía se recomienda en situaciones en las que es prioritario concentrar la radiación en un blanco bien delimitado y minimizar al máximo la exposición de órganos críticos.
Casos en los que se recomienda la radiocirugía
Al hablar de qué es la radiocirugía y en qué casos se recomienda, conviene revisar los escenarios clínicos más habituales. De forma general, esta técnica está indicada cuando existen:
- Lesiones pequeñas o medianas, claramente definidas en los estudios de imagen.
- Tumores localizados en áreas profundas o de difícil acceso quirúrgico.
- Pacientes con alto riesgo quirúrgico por edad avanzada o enfermedades asociadas.
- Necesidad de complementar una cirugía previa, para tratar restos tumorales microscópicos.
La decisión de ofrecer tratamiento con radiocirugía no se toma de forma aislada, sino dentro de un comité médico que valora la historia clínica, el tipo de tumor o lesión, las alternativas disponibles y las expectativas del paciente.
Radiocirugía en tumores cerebrales y metástasis
Una de las indicaciones más frecuentes de la radiocirugía son los tumores cerebrales. Puede utilizarse en:
- Tumores benignos como meningiomas o neurinomas del acústico.
- Metástasis cerebrales procedentes de otros tumores del organismo.
- Algunos gliomas de bajo volumen bien delimitado, según criterios médicos.
En estos casos, el objetivo de la radiocirugía de alta precisión es detener el crecimiento tumoral, reducir su tamaño o, en algunos casos, lograr su desaparición progresiva en las imágenes de control. Para muchas personas, representa una opción cuando la cirugía abierta podría comprometer funciones neurológicas importantes o cuando el tumor se encuentra en áreas críticas.
Radiocirugía en malformaciones vasculares y trastornos funcionales
Además de tumores, la radiocirugía se recomienda en ciertas malformaciones arteriovenosas del cerebro, donde los vasos sanguíneos se encuentran anormalmente entrelazados. Al administrar radiación concentrada sobre esta malformación, se busca que, con el tiempo, los vasos se cierren y disminuya el riesgo de hemorragia.
También puede utilizarse en trastornos funcionales como la neuralgia del trigémino, un dolor facial intenso y crónico. En estos casos, la radiocirugía se dirige a estructuras específicas del sistema nervioso implicadas en la transmisión del dolor, con la finalidad de aliviar los síntomas sin recurrir a procedimientos invasivos.
Aplicaciones extracraneales de la radiocirugía
Aunque tradicionalmente se asocia al cerebro, la radiocirugía estereotáctica también ha extendido su uso a otras áreas del cuerpo. Cuando se aplica en órganos fuera del cráneo, suele denominarse radioterapia estereotáctica de cuerpo, aunque el principio es similar.
Se puede recomendar en:
- Lesiones en la columna vertebral, para controlar dolor y crecimiento tumoral.
- Tumores pequeños en pulmón o hígado, especialmente en pacientes no candidatos a cirugía.
- Algunas recurrencias tumorales localizadas, en las que otras formas de radioterapia ya se han utilizado.
En estos escenarios, la radiocirugía de alta precisión ofrece una alternativa en la que se busca controlar la enfermedad local sin necesidad de realizar grandes intervenciones quirúrgicas.
Beneficios potenciales de la radiocirugía para el paciente
Los pacientes que reciben radiocirugía suelen beneficiarse de varias ventajas, entre ellas:
- Procedimiento no invasivo, sin incisiones ni anestesia general en la mayoría de los casos.
- Menor tiempo de estancia hospitalaria, con frecuencia en régimen ambulatorio.
- Recuperación rápida, con reincorporación temprana a las actividades cotidianas.
- Mayor protección del tejido sano, gracias a la exactitud del tratamiento.
Desde el punto de vista del paciente, estos beneficios se traducen en menos interrupciones en la vida diaria y menor impacto físico y emocional en comparación con cirugías complejas o tratamientos muy prolongados.
Riesgos, efectos secundarios y limitaciones de la radiocirugía
Como todo tratamiento médico, la radiocirugía no está exenta de riesgos y efectos secundarios. Algunos pacientes pueden presentar fatiga, dolor de cabeza, náusea, inflamación local o cambios transitorios en la función neurológica, dependiendo de la zona tratada. En la práctica, la mayoría de estos efectos suelen ser manejables y se resuelven con el tiempo y con tratamiento médico de apoyo.
También existen limitaciones claras sobre cuándo se recomienda la radiocirugía:
- Lesiones muy grandes pueden no ser candidatas, debido al riesgo de dañar tejido sano.
- No todos los tipos de tumores responden de la misma manera.
- Es posible que se requieran tratamientos adicionales, como cirugía, quimioterapia u otras modalidades de radioterapia.
Por ello, la radiocirugía debe entenderse como una herramienta dentro de un abordaje integral, y no como la única respuesta para todas las enfermedades.
Importancia de la valoración individual antes de indicar radiocirugía
Al plantear qué es la radiocirugía y en qué casos se recomienda, es fundamental insistir en la necesidad de una valoración personalizada. Cada paciente tiene características propias: edad, estado general, tipo de lesión, antecedentes médicos y expectativas de tratamiento.
Un equipo multidisciplinario —integrado por oncólogos, neurocirujanos, radio-oncólogos, físicos médicos y otros especialistas— es el encargado de determinar si la radiocirugía de alta precisión es la mejor opción, si debe combinarse con otros tratamientos o si existe una alternativa más adecuada.
Para cualquier persona que reciba esta recomendación, lo más importante es mantener un diálogo abierto con su equipo tratante, preguntar todas las dudas y comprender los objetivos reales del procedimiento: controlar la enfermedad de manera eficaz, proteger al máximo el tejido sano y preservar, en la medida de lo posible, la calidad de vida.
-
Traumatólogo experto que cuida tus huesos y articulaciones
Mantener huesos y articulaciones sanos es clave para disfrutar una vida activa, independiente y libre de dolor. Cuando aparece una lesión, una molestia persistente o una fractura, la figura del traumatólogo se vuelve fundamental. Este especialista está preparado para diagnosticar, tratar y prevenir enfermedades del sistema músculo-esquelético, apoyándose en estudios de imagen, técnicas quirúrgicas avanzadas y estrategias de rehabilitación.
 En este contexto, elegir a un traumatólogo experto marca una gran diferencia en la rapidez de la recuperación, la disminución del dolor y la posibilidad de retomar tus actividades cotidianas con seguridad.
En este contexto, elegir a un traumatólogo experto marca una gran diferencia en la rapidez de la recuperación, la disminución del dolor y la posibilidad de retomar tus actividades cotidianas con seguridad.¿Qué hace un traumatólogo?
El traumatólogo es el médico especialista en traumatología y ortopedia que se enfoca en el diagnóstico y tratamiento de problemas que afectan huesos, articulaciones, músculos, ligamentos y tendones. Atiende tanto lesiones agudas, como una fractura por caída, como padecimientos crónicos, por ejemplo la artrosis de rodilla o el dolor lumbar recurrente.
Su formación incluye conocimientos en anatomía, biomecánica, medicina del deporte, técnicas quirúrgicas y manejo del dolor. Gracias a ello puede ofrecer soluciones integrales, que van desde indicaciones de reposo y fisioterapia hasta procedimientos mínimamente invasivos y cirugías complejas de reemplazo articular.
Diferencias entre traumatólogos y ortopedistas
En muchos países, los términos traumatólogo y ortopedista se utilizan prácticamente como sinónimos, ya que ambos se especializan en el sistema músculo-esquelético. Sin embargo, en la práctica clínica suele hacerse una distinción ligera:
- El traumatólogo suele enfocarse más en lesiones agudas, fracturas, accidentes y urgencias asociadas a golpes o caídas.
- El ortopedista se orienta más al tratamiento de deformidades, problemas crónicos de las articulaciones, alineación de miembros y corrección de alteraciones en la postura y la marcha.
Hoy en día, la mayoría de los especialistas se forman en traumatología y ortopedia de manera conjunta. Por ello, es frecuente encontrar traumatólogos ortopedistas con amplia experiencia tanto en lesiones traumáticas como en enfermedades degenerativas del sistema óseo y articular.
Enfermedades y lesiones que atiende un traumatólogo
Los traumatólogos y ortopedistas atienden una amplia lista de padecimientos. Entre los más comunes se encuentran los siguientes.
Fracturas y esguinces
Las fracturas son rupturas parciales o completas del hueso y requieren una valoración inmediata. El traumatólogo determinará si se necesita inmovilización con yeso, férula, reducción cerrada o una cirugía con placas, tornillos o clavos.
Los esguinces afectan ligamentos y son frecuentes en tobillos, rodillas y muñecas. Un manejo adecuado evita que la articulación quede inestable y reduce el riesgo de que la lesión se repita.
Lesiones deportivas
Las personas que realizan actividad física, desde aficionados hasta atletas de alto rendimiento, pueden desarrollar lesiones como desgarros musculares, rupturas de meniscos, lesiones de ligamento cruzado anterior o tendinitis.
El traumatólogo con experiencia en medicina del deporte conoce las demandas de cada disciplina y adapta el tratamiento para que el paciente regrese a su actividad con la menor pérdida de rendimiento posible, siempre priorizando la seguridad y la recuperación completa.
Problemas crónicos de articulaciones
Con el paso del tiempo, las articulaciones pueden desgastarse y provocar dolor, rigidez y limitación para moverse. La artrosis de rodilla y cadera, los problemas en la columna lumbar o cervical y el síndrome de hombro doloroso son ejemplos comunes.
En estos casos, los traumatólogos diseñan planes a largo plazo que incluyen control del dolor, ejercicios de fortalecimiento, cambios en el estilo de vida, tratamiento farmacológico e incluso cirugías como las prótesis de cadera o rodilla cuando el daño es avanzado.
¿Cuándo acudir con un traumatólogo?
Es recomendable acudir con un traumatólogo u ortopedista cuando se presentan algunos de estos signos de alarma:
- Dolor intenso en una articulación después de un golpe o caída.
- Inflamación visible, deformidad o imposibilidad para apoyar el peso en una pierna o un pie.
- Chasquidos, inestabilidad o sensación de que la articulación se “sale de lugar”.
- Dolor que persiste durante varias semanas, incluso con reposo y analgésicos básicos.
- Limitación para realizar actividades diarias como caminar, subir escaleras, levantar objetos o vestirse.
También es recomendable visitar a un especialista si practicas deporte de forma regular y deseas prevenir lesiones, mejorar tu técnica de movimiento o recibir orientación sobre el calzado y equipo más adecuado.
Cómo es la valoración con un traumatólogo experto
La consulta con un traumatólogo experto no se limita a revisar la zona dolorida. Inicia con una historia clínica detallada, en la que el médico pregunta por el inicio de los síntomas, antecedentes de lesiones, enfermedades previas y estilo de vida.
Después realiza una exploración física donde evalúa postura, fuerza, rango de movimiento, estabilidad articular y puntos de dolor. De acuerdo con los hallazgos, puede solicitar estudios de imagen como radiografías, resonancias magnéticas o tomografías, así como pruebas de laboratorio cuando es necesario descartar otras enfermedades.
Esta valoración completa permite llegar a un diagnóstico preciso y establecer un plan de tratamiento personalizado, adaptado a la edad, la condición física, el tipo de actividad del paciente y sus objetivos de recuperación.
Opciones de tratamiento en traumatología y ortopedia
Los traumatólogos cuentan con una amplia gama de tratamientos, que van desde medidas conservadoras hasta procedimientos quirúrgicos de alta especialidad. Entre las estrategias más frecuentes se encuentran:
- Reposo y modificaciones de actividad para permitir que el tejido sane correctamente.
- Medicamentos analgésicos y antiinflamatorios para controlar el dolor y reducir la inflamación.
- Fisioterapia y rehabilitación con ejercicios específicos para recuperar fuerza, flexibilidad y estabilidad.
- Inmovilización con férulas, yesos u órtesis para proteger la zona lesionada.
- Infiltraciones en articulaciones o tejidos blandos para aliviar el dolor en casos seleccionados.
- Cirugía artroscópica que permite reparar o limpiar estructuras internas mediante pequeñas incisiones.
- Cirugías de reconstrucción o reemplazo articular, como prótesis de rodilla o cadera, cuando el daño es severo.
Elegir al traumatólogo adecuado garantiza que el tratamiento se planifique de forma integral, combinando distintas opciones según la evolución de cada paciente.
Cuidar tus huesos y articulaciones a largo plazo
La atención de un traumatólogo experto que cuida tus huesos y articulaciones va más allá de resolver una lesión puntual. Estos especialistas también tienen un papel clave en la prevención. Pueden orientarte sobre la mejor forma de ejercitarte, cómo proteger tus articulaciones si tu trabajo implica cargar peso, qué tipo de calzado usar y qué hábitos favorecen la salud ósea, como una alimentación adecuada y la exposición responsable al sol para mantener niveles correctos de vitamina D.
Acudir de manera oportuna con traumatólogos y ortopedistas de confianza permite detectar problemas en etapas tempranas, evitar complicaciones y mantener una buena movilidad con el paso de los años. Si notas dolor persistente, rigidez o limitaciones en tus actividades diarias, es momento de buscar la valoración de un especialista en traumatología y ortopedia.
Cuidar tu sistema músculo-esquelético es cuidar tu independencia, tu bienestar emocional y tu calidad de vida. Un traumatólogo experto se convierte en un aliado para mantenerte en movimiento, con huesos y articulaciones fuertes, funcionales y listos para acompañarte en cada etapa de tu vida.
-
¿Cómo se prepara un paciente para radiocirugía en Hospital Ángeles?
Prepararse para una radiocirugía en Hospital Ángeles requiere un plan meticuloso que prioriza seguridad, precisión y bienestar. La radiocirugía estereotáctica es un tratamiento no invasivo que concentra radiación de alta energía sobre una lesión con exactitud milimétrica. Aunque no implica incisiones, sí demanda una preparación clínica y logística rigurosa. Desde la nefrología, el énfasis está en proteger la función renal, ajustar medicamentos y coordinar un equipo multidisciplinario que asegure la mejor experiencia del paciente.
Evaluación inicial y selección del paciente para radiocirugía en Hospital Ángeles
El proceso comienza con una valoración integral que determina la idoneidad del tratamiento. En Hospital Ángeles se revisa historia clínica completa, comorbilidades y estado funcional. Para quienes viven con enfermedad renal crónica se pone especial atención en:
- Niveles basales de creatinina y cálculo de la tasa de filtración glomerular
- Control de presión arterial y estado de hidratación
- Revisión de fármacos con potencial nefrotóxico y de tratamientos oncológicos concomitantes
- Antecedentes de contraste yodado o gadolinio y posibles reacciones previas
Esta radiocirugía oncológica se indica cuando la lesión es accesible con un plan dosimétrico seguro y cuando la alternativa mínimamente invasiva aporta beneficios frente a cirugías de mayor riesgo.
Estudios de imagen y planeación tridimensional para radiocirugía estereotáctica
La precisión de la radiocirugía en Hospital Ángeles se sustenta en imágenes de alta resolución. Habitualmente se combinan tomografía computarizada y resonancia magnética, y en contextos seleccionados se integra imagen funcional. Con esta información se delinean el volumen objetivo y los órganos en riesgo.
Para pacientes con fragilidad renal se privilegian secuencias sin contraste cuando es viable. Si el radiólogo considera indispensable el contraste, el equipo coordina estrategias de nefroprotección que incluyen hidratación guiada y ajuste de medicación. El objetivo es equilibrar claridad diagnóstica con resguardo renal.
Preparación farmacológica con enfoque renal antes de la radiocirugía
Un aspecto crítico de la preparación consiste en optimizar tratamientos habituales sin comprometer el riñón. El plan suele incluir:
- Revisión de analgésicos y antiinflamatorios con preferencia por opciones seguras para la función renal
- Evaluación de inhibidores del sistema renina angiotensina y diuréticos según presión arterial y riesgo de hipotensión
- Ajuste de hipoglucemiantes en personas con diabetes para evitar descompensaciones el día del procedimiento
- Coordinación con oncología para calendarizar terapias sistémicas con potencial nefrotóxico
El equipo de Hospital Ángeles entrega indicaciones personalizadas por escrito para que el paciente sepa qué medicamentos tomar, posponer o vigilar.
Recomendaciones nutricionales e hidratación previa a la radiocirugía
La radiocirugía estereotáctica suele realizarse en modalidad ambulatoria. En la mayoría de los casos se permite una alimentación ligera horas antes, salvo indicaciones especiales. Desde la nefrología se refuerzan puntos clave:
- Mantener hidratación adecuada sin excederse en pacientes con restricción hídrica
- Evitar bebidas energéticas y exceso de cafeína que pueden alterar presión arterial o generar ansiedad
- Respetar planes dietéticos renales en quienes los requieren, con atención al potasio y al sodio
Estas medidas sencillas favorecen estabilidad hemodinámica y confort durante la sesión.
Preparación específica para radiocirugía cerebral en Hospital Ángeles
Cuando la radiocirugía es cerebral, el paciente puede utilizar una máscara termoplástica o un sistema de inmovilización que asegure la posición. Resulta útil conocer con antelación el paso a paso para reducir ansiedad:
- Prueba de la máscara y explicación del tiempo aproximado de permanencia en la camilla
- Entrenamiento breve en técnicas de respiración y relajación
- Posible uso de medicación ligera para disminuir nerviosismo si el médico lo sugiere
Se aconseja dormir bien la noche previa y acudir con ropa cómoda. El paciente no siente la radiación y puede comunicarse con el equipo en todo momento.
Preparación para radiocirugía corporal o SBRT en Hospital Ángeles
En radiocirugía corporal la preparación incluye control del movimiento respiratorio y posicionamiento reproducible. El equipo puede solicitar:
- Ayuno corto si se planea tratar áreas cercanas a tubo digestivo
- Entrenamiento en respiración guiada o contención respiratoria para reducir desplazamiento del blanco
- Retiro de objetos metálicos y uso de vestimenta sin accesorios
Cuando el objetivo está próximo al riñón o a estructuras sensibles, la planeación dosimétrica prioriza curvas de dosis que protegen el parénquima renal y otros órganos en riesgo.
Qué llevar el día del procedimiento y cómo organizar el regreso a casa
La radiocirugía en Hospital Ángeles privilegia la comodidad del paciente. Se recomienda:
- Acudir con un acompañante para el traslado seguro, aunque la mayoría de los casos no requiere hospitalización
- Llevar lista actualizada de medicamentos y alergias
- Disponer de un contacto telefónico para resolver dudas tras la sesión
Por lo general la persona retoma actividades ligeras al día siguiente, con descanso relativo el mismo día y cuidados sencillos en casa.
Cuidados posteriores inmediatos después de radiocirugía estereotáctica
Tras el procedimiento pueden presentarse fatiga leve, cefalea o sensación de presión localizada. Las recomendaciones habituales incluyen:
- Hidratación prudente y alimentación ligera
- Analgésicos compatibles con función renal en caso de molestias
- Evitar ejercicio intenso durante las primeras 48 a 72 horas
- Reanudar medicación crónica con los ajustes previamente acordados
El equipo entrega señales de alarma claras y un número de contacto. La mayoría de los efectos son transitorios y ceden con medidas simples.
Seguimiento clínico y de laboratorio con énfasis en salud renal
El éxito de la radiocirugía en Hospital Ángeles también se valora en el seguimiento. Se programan imágenes de control en ventanas definidas y, para quienes tienen enfermedad renal, se añade un calendario de pruebas que contempla:
- Creatinina y tasa de filtración glomerular para detectar variaciones sutiles
- Evaluación de electrolitos y control de presión arterial
- Revisión de medicamentos nefroprotectores y ajustes por parte de nefrología
- Educación en hábitos de hidratación, sueño y actividad física acordes al plan renal
Este enfoque permite sostener eficacia oncológica y estabilidad renal a mediano y largo plazo.
Beneficios de una preparación estructurada para radiocirugía en Hospital Ángeles
Una preparación ordenada mejora tolerancia, reduce ansiedad y facilita una recuperación rápida. Para las personas con riñones vulnerables aporta ventajas adicionales:
- Menor exposición a procedimientos invasivos y cargas de líquidos innecesarias
- Analgesia planificada con bajo impacto renal
- Coordinación estrecha entre radioterapia, oncología y nefrología para decisiones informadas
La radiocirugía en Hospital Ángeles combina tecnología de vanguardia con protocolos de seguridad y comunicación clara. Con una preparación cuidadosa que contemple evaluación clínica, planeación por imagen, ajustes farmacológicos y seguimiento renal, el paciente llega al tratamiento con la confianza de que cada detalle está orientado a maximizar precisión y a proteger su salud integral.

-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.