-
Cirugía oncológica robótica: precisión al milímetro
La cirugía oncológica ha incorporado en los últimos años plataformas robóticas que permiten intervenciones de alta precisión con abordajes de mínima invasión. Este avance no sustituye al criterio clínico: potencia la destreza del cirujano oncólogo con visión aumentada, filtrado de temblor e instrumental articulado. El resultado es una disección más fina en espacios reducidos y una mayor capacidad para respetar estructuras clave, manteniendo como prioridad los márgenes oncológicos adecuados y la seguridad del paciente.
¿En qué consiste la cirugía oncológica robótica?
La cirugía oncológica robótica integra tres elementos principales:
- Consola del cirujano: donde el cirujano oncólogo controla la cámara y los instrumentos con movimientos ergonómicos y de alta precisión.
- Carro de brazos robóticos: ejecuta los movimientos traducidos, con instrumentos articulados que superan el rango de la muñeca humana.
- Torre de visión: ofrece imagen 3D HD/4K con aumento y profundidad, lo que favorece la identificación de planos anatómicos, vasos y nervios.
La plataforma no opera de forma autónoma: cada gesto proviene del especialista, que aplica criterios oncológicos y decide el alcance de la resección, el manejo ganglionar y la necesidad de reconstrucción.
Beneficios potenciales para el paciente
En manos experimentadas y con la indicación correcta, la cirugía oncológica asistida por robot puede aportar:
- Incisiones pequeñas y menor trauma tisular respecto a la vía abierta.
- Menor dolor posoperatorio y menor uso de opioides dentro de esquemas de analgesia multimodal.
- Pérdida sanguínea reducida y hemostasia más controlada con dispositivos de energía avanzada.
- Movilización y alimentación tempranas, con estancias hospitalarias potencialmente más cortas, según el caso.
- Mayor precisión anatómica, útil para preservar continencia, función sexual o nervios autonómicos en pelvis o retroperitoneo.
Nota: todo beneficio se subordina al objetivo principal de la cirugía oncológica: control local de la enfermedad con márgenes negativos y un plan integral de tratamiento.
Indicaciones por áreas oncológicas (seleccionadas)
La elección de la vía (abierta, laparoscópica o robótica) es individual. De forma orientativa, la cirugía oncológica robótica se utiliza en centros con experiencia para:
- Urología oncológica: prostatectomía, nefrectomía parcial/radical y cistectomía con reconstrucción.
- Ginecología oncológica: histerectomía radical, linfadenectomía pélvica/paraórtica y citorreducciones seleccionadas.
- Colorrectal: resecciones de recto y colon en pelvis estrecha o con necesidad de preservación nerviosa.
- Torácica y mediastinal: resección de lesiones mediastinales y lobectomía en escenarios seleccionados.
- Hepatobiliopancreática (HPB): casos específicos que se benefician de articulación e imagen magnificada, con apoyo de ultrasonido intraoperatorio.
El cirujano oncólogo define la estrategia con base en localización, tamaño tumoral, relación con estructuras críticas, cirugías previas y condición general del paciente.
Seguridad oncológica: márgenes, ganglios y patología intraoperatoria
La precisión tecnológica se alinea con la seguridad oncológica mediante:
- Evaluación de márgenes con estudio por congelación cuando está indicado.
- Linfadenectomía o mapeo de ganglio centinela según el tipo de tumor.
- Fluorescencia con verde de indocianina (ICG) para perfusión en anastomosis, guía linfática e identificación de vías biliares o vasculares.
- Trazabilidad y checklists que estandarizan identificación del paciente, marcaje del sitio, antibiótico profiláctico y profilaxis antitrombótica.
La posibilidad de conversión a cirugía abierta permanece siempre disponible si la seguridad o los hallazgos lo requieren.
De la planeación a la ejecución: un flujo estructurado
- Planeación personalizada: imagenología (TC, RM y/o PET-CT según el caso), reconstrucciones 3D y valoración multidisciplinaria.
- Decisiones compartidas: el cirujano oncólogo explica indicación (curativa, citorreductora, paliativa o diagnóstica), riesgos y alternativas.
-
 Optimización preoperatoria (prehab): control de comorbilidades, cese tabáquico, soporte nutricional y entrenamiento respiratorio.
Optimización preoperatoria (prehab): control de comorbilidades, cese tabáquico, soporte nutricional y entrenamiento respiratorio.
-
Anestesia y analgesia multimodal: bloqueos regionales en cirugías seleccionadas para reducir opioides y facilitar deambulación.
- Ejecución robótica: visión 3D, maniobrabilidad articulada y energía avanzada para disección por planos.
- Recuperación acelerada (ERAS): ayuno racional, líquidos guiados por objetivos, movilización y dieta tempranas, educación de herida y drenajes (si existen).
Resultados funcionales que importan al paciente
Además del control tumoral, la cirugía oncológica robótica busca preservar función y calidad de vida. En pelvis, la disección precisa puede favorecer la continencia y la función sexual; en HPB o colorrectal, la evaluación de perfusión y la meticulosa hemostasia apoyan anastomosis seguras. El objetivo del equipo es equilibrar radicalidad, función y recuperación.
¿Quién es candidato? Criterios generales
- Tumor resecable con expectativa de márgenes oncológicos adecuados.
- Relación anatómica que se beneficie de articulación e imagen magnificada.
- Estado general que permita anestesia y posición quirúrgica prolongada.
- Ausencia de contraindicaciones específicas (adherencias extensas, invasión a estructuras que exijan resecciones complejas abiertas, etc.).
La selección es individual y se valida en junta oncológica con radiólogos, patólogos, oncólogos médicos, radio-oncólogos, anestesiología, enfermería, nutrición y rehabilitación.
Preparación del paciente: checklist breve
- Documentación clínica: reportes de patología, discos de imagen e informes.
- Medicamentos: ajuste de anticoagulantes, antiagregantes y AINES según protocolo.
- Nutrición: plan hiperproteico si hubo pérdida de peso o desnutrición.
- Hábitos: cese de tabaco y alcohol; caminatas previas mejoran capacidad funcional.
- Educación: expectativas de dolor, movilidad, cuidado de heridas y señales de alarma.
Seguimiento y vigilancia oncológica
Tras la intervención, se define un calendario de seguimiento con revisiones clínicas, marcadores y estudios de imagen según el tipo de cáncer y el riesgo de recaída. La rehabilitación y la psicooncología acompañan la reintegración a las actividades, con metas progresivas y apoyo emocional.
Preguntas útiles para tu consulta
- ¿Cuál es el objetivo de mi cirugía oncológica (curativa, diagnóstica, citorreductora o paliativa)?
- ¿Por qué la vía robótica es la mejor opción (o no) en mi caso particular?
- ¿Cómo garantizan los márgenes oncológicos y el manejo de ganglios?
- ¿Qué tasa de conversión a abierta tienen y en qué situaciones se decide convertir?
- ¿Qué debo esperar del dolor, la movilidad y la dieta en los primeros días?
- ¿Cómo será el plan de seguimiento y qué señales de alarma ameritan consulta inmediata?
Rol del cirujano oncólogo
El cirujano oncólogo es quien integra biología tumoral, anatomía, preferencias del paciente y capacidades tecnológicas del centro. Su criterio determina el momento quirúrgico, el alcance de la resección, la vía de abordaje, la coordinación con terapias sistémicas y el plan de recuperación. La plataforma robótica amplifica su precisión; la estrategia clínica sigue dependiendo de su experiencia y del trabajo multidisciplinario.
Este contenido es informativo y no sustituye la valoración médica. Ante un diagnóstico oncológico o sospecha de cáncer, agenda una consulta con un cirujano oncólogo para evaluar si la cirugía oncológica robótica es adecuada para tu caso.
-
¿Qué cuidados debo tener antes y después de una cirugía general?
La cirugía general abarca una amplia gama de procedimientos quirúrgicos enfocados en el tratamiento de enfermedades del aparato digestivo, la piel, las glándulas, los tejidos blandos y otras áreas del cuerpo. Para que una intervención sea exitosa, no solo depende de la habilidad del cirujano y del equipo médico, sino también del cumplimiento de ciertos cuidados antes y después de la operación. Estos cuidados son esenciales para reducir riesgos, mejorar la recuperación y garantizar resultados óptimos.
 Preparación previa a una cirugía general
Preparación previa a una cirugía general
Antes de someterse a una cirugía general, el paciente debe pasar por una serie de evaluaciones médicas que aseguren que su estado de salud es adecuado para el procedimiento. El médico puede solicitar análisis de sangre, electrocardiogramas, radiografías y otros estudios complementarios para descartar posibles complicaciones. Además, es importante informar al cirujano sobre cualquier enfermedad crónica, alergia, consumo de medicamentos o antecedentes quirúrgicos previos.
En algunos casos, el especialista puede recomendar suspender ciertos fármacos como anticoagulantes o antiinflamatorios días antes de la operación, ya que pueden aumentar el riesgo de sangrado. También se suele indicar ayuno de entre 8 y 12 horas antes de la intervención para evitar complicaciones anestésicas. Mantener una comunicación abierta con el médico es fundamental para resolver dudas y seguir al pie de la letra las indicaciones preoperatorias.Alimentación y hábitos saludables antes de la cirugía
Adoptar hábitos saludables antes de una cirugía general contribuye significativamente a una recuperación más rápida. Una dieta equilibrada, rica en proteínas, frutas, verduras y líquidos, fortalece el sistema inmunológico y mejora la cicatrización. El consumo de alcohol y tabaco debe evitarse al menos dos semanas antes, ya que ambos interfieren con la oxigenación de los tejidos y aumentan el riesgo de infecciones.
Asimismo, se recomienda mantener un peso adecuado y realizar ejercicio ligero si el médico lo autoriza. En cirugías abdominales, la preparación intestinal puede ser necesaria, siguiendo una dieta líquida o utilizando laxantes prescritos por el especialista.Cuidados inmediatos después de una cirugía general
El periodo postoperatorio es una fase crítica en la recuperación del paciente. En las primeras horas después de la cirugía general, el personal médico supervisa los signos vitales y el nivel de conciencia para asegurarse de que la anestesia no cause efectos adversos. El control del dolor se realiza mediante analgésicos y antiinflamatorios, siempre bajo supervisión médica.
En este punto, es fundamental seguir las indicaciones sobre el reposo y la movilidad. En algunas intervenciones menores, el paciente puede levantarse y caminar al cabo de unas horas, lo que ayuda a prevenir complicaciones como trombosis venosa profunda. En cirugías más complejas, el reposo absoluto puede extenderse durante varios días.Cuidados en casa tras una cirugía general
Una vez dado de alta, los cuidados domiciliarios son determinantes para evitar infecciones y acelerar la recuperación. El paciente debe mantener la herida quirúrgica limpia y seca, siguiendo las recomendaciones del médico sobre el cambio de vendajes y la aplicación de antisépticos. Es importante no manipular los puntos de sutura ni aplicar cremas o remedios caseros sin aprobación médica.
La alimentación debe ser ligera durante los primeros días, incorporando progresivamente alimentos sólidos según la tolerancia del organismo. Una buena hidratación y una dieta rica en proteínas favorecen la regeneración de tejidos. Además, se debe evitar levantar objetos pesados o realizar esfuerzos físicos intensos hasta recibir autorización médica.
Las citas de seguimiento con el cirujano general son esenciales para evaluar la evolución de la herida y retirar los puntos de sutura cuando corresponda. Cualquier signo de alarma, como fiebre, enrojecimiento, secreción purulenta o dolor intenso, debe ser comunicado de inmediato al especialista.Importancia del acompañamiento médico en la recuperación
El seguimiento médico tras una cirugía general es clave para prevenir complicaciones y garantizar que el proceso de curación se desarrolle correctamente. En algunos casos, el cirujano puede recomendar fisioterapia o ejercicios de movilidad para recuperar la fuerza y flexibilidad de los músculos afectados. También se pueden solicitar exámenes de control para asegurarse de que el organismo responde bien al tratamiento.
Además, el acompañamiento emocional del paciente juega un papel importante. Pasar por una cirugía puede generar ansiedad o miedo, por lo que contar con apoyo psicológico o familiar contribuye a una recuperación integral.Errores comunes que deben evitarse después de una cirugía general
Uno de los errores más frecuentes es suspender los medicamentos recetados antes del tiempo indicado o automedicarse con analgésicos no prescritos. Esto puede interferir con el proceso de curación o causar efectos secundarios no deseados. Otro error común es no respetar el tiempo de reposo o intentar retomar las actividades cotidianas demasiado pronto, lo que puede derivar en la apertura de la herida o infecciones.
También es importante evitar la exposición directa al sol sobre la cicatriz durante los primeros meses, ya que puede causar pigmentación o deformidad en la piel. El cumplimiento de las recomendaciones médicas garantiza una recuperación segura y estética.La importancia de la comunicación entre paciente y cirujano general
La relación médico-paciente es un pilar fundamental en cualquier proceso quirúrgico. Expresar dudas, temores o molestias ayuda al especialista a adaptar el tratamiento y ofrecer una atención más personalizada. Los avances en cirugía general permiten procedimientos menos invasivos y tiempos de recuperación más cortos, pero el éxito depende en gran parte del compromiso del paciente con su salud y bienestar. -
¿Cuánto cuesta una rinoplastia en Hospital Ángeles y qué incluye el procedimiento?
La rinoplastia es una de las intervenciones quirúrgicas más solicitadas en el campo de la cirugía estética y funcional. Este procedimiento no solo busca mejorar la apariencia del rostro, sino también corregir alteraciones estructurales que afectan la respiración. En Hospital Ángeles, la rinoplastia se realiza bajo estrictos estándares de calidad médica y tecnológica, garantizando seguridad, resultados naturales y atención personalizada en cada etapa del proceso. Una de las preguntas más frecuentes entre los pacientes interesados es cuánto cuesta una rinoplastia en Hospital Ángeles y qué factores influyen en su precio.
Factores que determinan el precio de una rinoplastia
El precio de rinoplastia en Hospital Ángeles puede variar dependiendo de distintos elementos, como la complejidad del caso, el tipo de técnica utilizada y los honorarios del cirujano. No todas las rinoplastias son iguales; algunas se centran en la parte estética, mientras que otras son funcionales o combinadas. Además, existen diferencias entre una rinoplastia abierta, cerrada o una rinoplastia ultrasónica, técnica moderna que utiliza ultrasonido para moldear los huesos nasales con precisión milimétrica.
Entre los factores más relevantes que determinan el costo se encuentran:
- Evaluación previa y diagnóstico personalizado: cada paciente requiere un estudio anatómico y funcional de su nariz.
- Técnica quirúrgica: las cirugías con tecnología ultrasónica o procedimientos reconstructivos suelen tener un costo más alto.
- Honorarios médicos: el prestigio, experiencia y certificación del cirujano plástico influyen directamente en el presupuesto.
- Hospitalización y quirófano: Hospital Ángeles cuenta con quirófanos equipados con tecnología de punta, lo cual eleva la calidad del servicio y garantiza mayor seguridad.
- Medicamentos, materiales y seguimiento postoperatorio: todo el proceso incluye suministros médicos, cuidados posteriores y consultas de seguimiento.
Por lo general, el precio de rinoplastia en Hospital Ángeles puede oscilar entre los $60,000 y $120,000 MXN, dependiendo del tipo de intervención y los servicios incluidos. Sin embargo, lo más importante no es solo el costo, sino el valor que representa operarse en un entorno hospitalario de primer nivel con especialistas certificados.
Qué incluye el procedimiento de rinoplastia en Hospital Ángeles
El paquete de rinoplastia en Hospital Ángeles está diseñado para brindar al paciente una experiencia integral, desde la primera consulta hasta la recuperación final. A continuación, se detalla qué suele incluir el procedimiento completo:
1. Consulta de valoración y estudios preoperatorios
El proceso inicia con una valoración médica personalizada. Durante esta cita, el cirujano analiza las proporciones faciales del paciente, revisa su historial clínico y define los objetivos del procedimiento. En esta etapa también se solicitan estudios de laboratorio, radiografías o tomografías nasales para planificar la cirugía con precisión.
2. Planeación quirúrgica y simulación digital
Hospital Ángeles emplea herramientas de simulación digital que permiten visualizar los posibles resultados antes de la cirugía. Esto ayuda al paciente a tener expectativas realistas y al cirujano a planificar con detalle cada movimiento. Esta planificación también determina si se empleará una técnica tradicional o una rinoplastia ultrasónica, ideal para reducir el trauma y mejorar la recuperación.
3. Intervención quirúrgica en quirófano certificado
La cirugía se realiza en quirófanos equipados con sistemas de monitoreo avanzado, bajo anestesia general o local con sedación. Dependiendo de la complejidad, puede durar entre una y tres horas. En el caso de la rinoplastia ultrasónica, el procedimiento se realiza con instrumentos de ultrasonido que remodelan el hueso de manera controlada, minimizando el sangrado y la inflamación.
4. Cuidados postoperatorios y hospitalización
Tras la intervención, el paciente es trasladado a una sala de recuperación, donde el equipo médico del hospital monitorea sus signos vitales. En algunos casos, puede ser necesario pasar una noche hospitalizado para asegurar una recuperación estable. Además, se proporcionan medicamentos para controlar el dolor, antibióticos y recomendaciones para los días posteriores.
5. Seguimiento médico y revisiones periódicas
El cuidado no termina al salir del quirófano. Hospital Ángeles ofrece un seguimiento médico estructurado con citas de control donde se evalúa la evolución de la nariz, se retiran férulas o puntos y se revisa la correcta cicatrización. Este acompañamiento garantiza que los resultados se mantengan y que el paciente se recupere sin complicaciones.
Rinoplastia ultrasónica: una alternativa moderna y segura
La rinoplastia ultrasónica es una de las técnicas más innovadoras aplicadas por los especialistas del Hospital Ángeles. Utiliza un dispositivo que emite vibraciones ultrasónicas capaces de moldear los huesos nasales con gran precisión, sin dañar los tejidos blandos ni los vasos sanguíneos. Esto se traduce en menos dolor, menor inflamación y una recuperación más rápida.
Además, esta tecnología permite resultados más simétricos y naturales, reduciendo el riesgo de irregularidades o retoques posteriores. Aunque el precio de una rinoplastia ultrasónica puede ser ligeramente más alto que el de una tradicional, los beneficios estéticos y funcionales que ofrece justifican la inversión.
Beneficios de realizar tu rinoplastia en Hospital Ángeles
Hospital Ángeles combina experiencia médica, tecnología de vanguardia y atención personalizada en un entorno hospitalario seguro. Entre los principales beneficios de realizar una rinoplastia en esta institución se encuentran:
- Cirujanos plásticos y otorrinolaringólogos certificados con amplia trayectoria en cirugía facial.
- Infraestructura hospitalaria de alto nivel, con quirófanos modernos y equipos de monitoreo avanzado.
- Atención personalizada y acompañamiento postoperatorio, asegurando una recuperación sin complicaciones.
- Opciones de financiamiento, lo que facilita el acceso a procedimientos de calidad sin comprometer la seguridad.
- Uso de tecnología ultrasónica, que ofrece resultados más naturales y una recuperación acelerada.
Optar por Hospital Ángeles significa elegir calidad, precisión y confianza. La institución no solo garantiza resultados estéticos sobresalientes, sino también bienestar funcional, permitiendo al paciente mejorar su respiración y su calidad de vida.
En definitiva, el precio de rinoplastia en Hospital Ángeles refleja no solo el costo del procedimiento, sino la excelencia de un servicio médico integral respaldado por profesionales altamente calificados y tecnología de última generación. La combinación de experiencia, seguridad y atención humana convierte a este hospital en una de las mejores opciones en México para quienes buscan transformar su perfil nasal con resultados naturales y duraderos.

-
Hospital Ángeles: preparación integral para cirugía de columna
*:pointer-events-auto scroll-mt-calc(var(–header-height)+min(200px,max(70px,20svh)))” data-scroll-anchor=”false” data-testid=”conversation-turn-18″ data-turn=”assistant” data-turn-id=”e1ee5cb5-175e-45c0-80a7-5ae874f9698e” dir=”auto” tabindex=”-1″> -
Avances médicos del Hospital Ángeles: tecnología al servicio del neumólogo CDMX
En la actualidad, los avances médicos y tecnológicos han transformado profundamente la atención en salud respiratoria. En un entorno urbano como la Ciudad de México, donde los niveles de contaminación y las enfermedades respiratorias son cada vez más comunes, contar con herramientas diagnósticas y terapéuticas de vanguardia se ha vuelto esencial. El Hospital Ángeles México destaca por su innovación constante y por poner la tecnología al servicio del neumólogo CDMX, garantizando diagnósticos más precisos, tratamientos eficaces y una mejor calidad de vida para los pacientes.
Tecnología médica avanzada para el diagnóstico respiratorio
La medicina moderna depende en gran medida de la tecnología para ofrecer resultados rápidos y exactos. En este sentido, el Hospital Ángeles México ha incorporado equipos de última generación que permiten al neumólogo CDMX identificar de manera temprana enfermedades pulmonares y respiratorias. Herramientas como la espirometría computarizada, la broncoscopía de alta resolución y la tomografía axial computarizada (TAC) de tórax son esenciales para evaluar la función pulmonar, observar las vías respiratorias en detalle y detectar anormalidades estructurales.
La espirometría, por ejemplo, mide la cantidad de aire que una persona puede inhalar y exhalar, así como la velocidad con la que lo hace. Este examen es fundamental en el diagnóstico y seguimiento de enfermedades como el asma y la EPOC (enfermedad pulmonar obstructiva crónica). Por su parte, la broncoscopía permite al especialista visualizar directamente los bronquios y recolectar muestras de tejido o secreciones, facilitando un diagnóstico más certero en casos de infecciones crónicas o sospechas de cáncer pulmonar.El papel del neumólogo CDMX en la detección temprana
Gracias a estos avances tecnológicos, el neumólogo CDMX del Hospital Ángeles puede detectar afecciones respiratorias en etapas iniciales, cuando los tratamientos son más efectivos y menos invasivos. Las herramientas digitales permiten evaluar parámetros respiratorios complejos y realizar análisis comparativos que ayudan a diseñar estrategias terapéuticas personalizadas.
En una ciudad como la CDMX, donde factores como la contaminación ambiental y los cambios de temperatura afectan directamente los pulmones, la detección temprana es clave para evitar complicaciones. Los especialistas del Hospital Ángeles no solo tratan enfermedades, sino que también promueven la prevención a través de revisiones periódicas, estudios de función pulmonar y monitoreo constante en pacientes con antecedentes respiratorios.Equipos de imagenología de alta precisión
Uno de los pilares de la atención médica moderna en el Hospital Ángeles es su área de imagenología. El hospital cuenta con tomógrafos multicorte, resonancia magnética y rayos X digitales de alta definición que proporcionan imágenes nítidas y detalladas del sistema respiratorio. Estas herramientas permiten al neumólogo CDMX detectar lesiones mínimas, nódulos pulmonares o signos tempranos de enfermedades como la fibrosis pulmonar o el cáncer de pulmón.
El uso de tecnología digital no solo mejora la precisión del diagnóstico, sino que también reduce el tiempo de espera del paciente y la exposición a radiación. Gracias a estas innovaciones, los médicos pueden emitir diagnósticos confiables en menos tiempo y establecer tratamientos específicos basados en evidencia médica.Tratamientos innovadores y personalizados
La tecnología no solo ha revolucionado el diagnóstico, sino también el tratamiento de las enfermedades respiratorias. En el Hospital Ángeles México, el neumólogo CDMX cuenta con herramientas avanzadas que permiten aplicar terapias personalizadas según el tipo y la gravedad de cada padecimiento.
Entre los tratamientos más destacados se encuentra la ventilación mecánica no invasiva, utilizada en pacientes con insuficiencia respiratoria o apnea del sueño, que mejora la oxigenación sin necesidad de procedimientos agresivos. También se utilizan nebulizadores ultrasónicos y equipos de terapia respiratoria asistida, que optimizan la administración de medicamentos y facilitan la expansión pulmonar.
Asimismo, el hospital dispone de unidades especializadas en rehabilitación pulmonar, donde se combinan ejercicios físicos, educación médica y terapia respiratoria supervisada para recuperar la capacidad funcional del paciente. Este enfoque integral busca no solo aliviar los síntomas, sino mejorar el estilo de vida de quienes padecen enfermedades crónicas.Innovación digital en el seguimiento del paciente
Otro de los grandes avances del Hospital Ángeles es la implementación de sistemas digitales que facilitan el seguimiento y la atención continua. Los neumólogos CDMX pueden monitorear la evolución de sus pacientes mediante historiales médicos electrónicos, resultados de laboratorio en línea y plataformas de telemedicina que permiten consultas a distancia.
Este modelo digital ofrece grandes ventajas, especialmente para pacientes con enfermedades respiratorias crónicas que requieren control constante. Gracias a la comunicación digital, los especialistas pueden ajustar tratamientos en tiempo real, detectar complicaciones tempranas y garantizar un acompañamiento médico permanente.Compromiso del Hospital Ángeles con la innovación médica
El Hospital Ángeles México ha consolidado su prestigio como una de las instituciones médicas más avanzadas del país. Su compromiso con la innovación se refleja en la constante actualización de sus equipos, la capacitación de su personal médico y la implementación de protocolos internacionales de atención respiratoria.
Cada neumólogo CDMX del hospital recibe apoyo de un entorno tecnológico que potencia su capacidad diagnóstica y terapéutica. Esto se traduce en una atención médica de primer nivel, con resultados precisos y seguros para cada paciente. Además, el hospital promueve la investigación clínica y la formación médica continua, impulsando el desarrollo de nuevas técnicas y tratamientos en el campo de la neumología.Beneficios para el paciente: salud y confianza
Recibir atención médica en un entorno tecnológicamente avanzado ofrece múltiples beneficios. En el Hospital Ángeles, los pacientes pueden acceder a diagnósticos rápidos, tratamientos de alta eficacia y un seguimiento profesional que garantiza su recuperación. El uso de herramientas digitales y equipos de última generación disminuye los márgenes de error y mejora la experiencia del paciente desde la primera consulta.
Además, la atención personalizada y el acompañamiento constante generan confianza, un elemento esencial en el proceso de recuperación. Los neumólogos CDMX del Hospital Ángeles trabajan con un enfoque humano y empático, entendiendo que cada paciente es único y requiere un plan terapéutico adaptado a sus necesidades.Respira con tranquilidad, respira con tecnología de vanguardia
La combinación entre experiencia médica, innovación tecnológica y atención personalizada convierte al Hospital Ángeles México en un referente en salud respiratoria. Contar con un neumólogo CDMX respaldado por equipos de última generación es la mejor forma de garantizar una atención completa, precisa y segura. Gracias a la tecnología aplicada a la medicina, hoy es posible diagnosticar antes, tratar mejor y vivir con mayor bienestar. En el Hospital Ángeles, la ciencia y la tecnología están al servicio de tu respiración.
-
Cómo el Hospital Ángeles revoluciona la atención del corazón con su equipo de cardiólogos CDMX
El cuidado del corazón ha evolucionado significativamente gracias al avance de la medicina, la innovación tecnológica y la formación de especialistas altamente calificados. En este contexto, el Hospital Ángeles se posiciona como uno de los principales referentes en salud cardiovascular en México, destacando por su equipo de cardiólogos CDMX, quienes combinan experiencia, tecnología y un enfoque humano en la atención de cada paciente. La revolución en la cardiología no solo se trata de nuevos equipos o tratamientos, sino de una visión integral que prioriza la prevención, la precisión diagnóstica y la calidad de vida.
La nueva era de la cardiología en Hospital Ángeles
Durante años, el Hospital Ángeles ha apostado por la excelencia médica y la innovación en sus servicios. Su área de cardiología se distingue por integrar los avances más recientes en diagnóstico y tratamiento cardiovascular. Cada cardiólogo CDMX que forma parte de su equipo cuenta con una sólida trayectoria profesional y utiliza herramientas de última generación para ofrecer una atención médica de alta precisión. Esta combinación entre tecnología y conocimiento permite detectar enfermedades del corazón en etapas tempranas y aplicar terapias personalizadas que optimizan los resultados.
 Tecnología de vanguardia al servicio del corazón
Tecnología de vanguardia al servicio del corazónUno de los factores que colocan al Hospital Ángeles a la vanguardia de la cardiología es su infraestructura tecnológica. Los cardiólogos CDMX del hospital emplean equipos especializados como el ecocardiograma 3D, la resonancia magnética cardíaca, la tomografía coronaria multicorte y el monitoreo Holter digital, herramientas que permiten evaluar con detalle la estructura y función del corazón. Gracias a estas tecnologías, es posible detectar anomalías cardíacas, arritmias o enfermedades coronarias sin necesidad de procedimientos invasivos. Además, el hospital cuenta con laboratorios clínicos de alto rendimiento que apoyan el diagnóstico y seguimiento de cada paciente.
Atención integral y personalizada: el sello de los cardiólogos CDMX
El cuidado del corazón va más allá de la consulta médica; requiere un enfoque integral que abarque prevención, diagnóstico, tratamiento y seguimiento. En el Hospital Ángeles, cada cardiólogo CDMX diseña un plan personalizado para sus pacientes, considerando factores como la edad, antecedentes familiares, hábitos alimenticios y condiciones de salud preexistentes. Este modelo de atención permite identificar riesgos específicos y ofrecer soluciones adaptadas a cada caso. Además, el hospital promueve un trabajo multidisciplinario, donde los cardiólogos colaboran con especialistas en nutrición, endocrinología y medicina interna para ofrecer una atención completa y coordinada.
Innovación en procedimientos cardiovasculares
El Hospital Ángeles es reconocido por su capacidad para realizar procedimientos cardiovasculares de alta complejidad con un enfoque mínimamente invasivo. Los cardiólogos CDMX del hospital son expertos en intervenciones como la angioplastia coronaria, la colocación de stents, la implantación de marcapasos y la ablación por catéter, técnicas que reducen el tiempo de recuperación y mejoran los resultados clínicos. Además, el hospital cuenta con salas de hemodinamia equipadas con sistemas de imagen en tiempo real, lo que garantiza la precisión y seguridad durante cada procedimiento. Este compromiso con la innovación ha permitido que muchos pacientes reciban tratamientos efectivos sin necesidad de cirugías abiertas o largas estancias hospitalarias.
Prevención y educación para una vida cardiaca saludable
La verdadera revolución en cardiología no solo ocurre dentro del hospital, sino también en la conciencia de los pacientes. Por ello, los cardiólogos CDMX del Hospital Ángeles fomentan la prevención como una estrategia esencial para evitar enfermedades cardiovasculares. A través de programas de educación y chequeos preventivos, los especialistas ayudan a los pacientes a identificar factores de riesgo como el colesterol alto, la hipertensión, el tabaquismo o el sedentarismo. Además, promueven cambios de hábitos que incluyen una alimentación equilibrada, ejercicio regular y control del estrés. Este acompañamiento constante permite mantener una salud cardíaca óptima y reducir significativamente el riesgo de infartos o insuficiencia cardíaca.
Humanismo y excelencia médica en cada consulta
Más allá de la tecnología, el Hospital Ángeles se distingue por el trato humano y empático de su personal médico. Cada cardiólogo CDMX entiende que detrás de cada paciente hay una historia, una familia y una vida que merece atención y respeto. Por eso, la comunicación abierta, la escucha activa y la empatía son pilares fundamentales en cada consulta. Este enfoque humanista no solo genera confianza, sino que también mejora la adherencia a los tratamientos y contribuye al bienestar emocional del paciente, un aspecto esencial en el proceso de recuperación cardiovascular.
Resultados respaldados por la experiencia
La reputación del Hospital Ángeles como institución líder en salud cardiovascular se sustenta en los resultados obtenidos a lo largo de los años. Gracias al trabajo de su equipo de cardiólogos CDMX, miles de pacientes han logrado mejorar su calidad de vida y prevenir complicaciones graves. Su compromiso con la actualización médica continua, la investigación y la formación de nuevos especialistas garantiza que cada paciente reciba atención basada en los estándares más altos de la medicina moderna.
Hospital Ángeles: un referente en cardiología en México
Con un enfoque centrado en la innovación, la prevención y la atención personalizada, el Hospital Ángeles se consolida como la mejor opción para quienes buscan un cardiólogo CDMX de confianza. Su modelo de atención combina tecnología avanzada, ética profesional y un genuino compromiso con la vida. Cada consulta representa un paso hacia la salud integral del corazón, respaldada por un equipo que entiende la importancia de cuidar lo más valioso: la vida.
Con su equipo de especialistas de primer nivel, el Hospital Ángeles continúa revolucionando la atención del corazón, ofreciendo un servicio médico que une ciencia, tecnología y humanidad. Si buscas la tranquilidad de estar en las mejores manos, aquí encontrarás el acompañamiento profesional que tu corazón necesita.
-
¿Qué tipo de estudios de laboratorio realiza la Clínica Ángeles?
La Clínica Ángeles es reconocida en México por su excelencia médica y su infraestructura tecnológica de vanguardia. Uno de los pilares fundamentales de su atención integral es el área de laboratorio clínico, donde se realizan estudios especializados que permiten un diagnóstico preciso, oportuno y confiable. Los estudios de laboratorio en la Clínica Ángeles abarcan desde análisis básicos hasta pruebas altamente especializadas, contribuyendo al bienestar y prevención de enfermedades en pacientes de todas las edades.
Laboratorios con tecnología de última generación
El laboratorio de la Clínica Ángeles está equipado con sistemas automatizados que garantizan resultados rápidos y exactos. Cada muestra pasa por estrictos protocolos de control de calidad, asegurando precisión en los análisis y reduciendo los márgenes de error. Además, los resultados pueden integrarse digitalmente al expediente médico del paciente, lo que permite una comunicación fluida entre el laboratorio y los especialistas tratantes. Este nivel de integración tecnológica distingue a la Clínica Ángeles de muchos otros centros médicos, ofreciendo una experiencia moderna, confiable y eficiente.Estudios de laboratorio clínico general
Entre los análisis más solicitados en la Clínica Ángeles se encuentran los estudios de laboratorio clínico general, que brindan una visión completa del estado de salud del paciente. Algunos de los más comunes incluyen:- Biometría hemática completa: evalúa los glóbulos rojos, blancos y plaquetas, detectando anemias, infecciones o alteraciones hematológicas.
- Química sanguínea: analiza parámetros como glucosa, colesterol, triglicéridos, urea y creatinina, ayudando a diagnosticar enfermedades metabólicas y renales.
- Examen general de orina: detecta infecciones urinarias, alteraciones renales y metabólicas.
-
Examen coproparasitoscópico: identifica parásitos intestinales o infecciones digestivas.
Estos estudios son esenciales para chequeos médicos de rutina, detección temprana de enfermedades y monitoreo de tratamientos médicos.
Pruebas hormonales y metabólicas en la Clínica Ángeles
La Clínica Ángeles cuenta con un departamento especializado en análisis hormonales y metabólicos, fundamentales para evaluar el funcionamiento del sistema endocrino. Entre las pruebas más destacadas se encuentran:- Perfil tiroideo: mide hormonas como TSH, T3 y T4 para detectar trastornos de la tiroides.
- Perfil hormonal femenino y masculino: útil en estudios de fertilidad, alteraciones menstruales o desequilibrios hormonales.
- Pruebas de cortisol y ACTH: evalúan la función de las glándulas suprarrenales.
-
Estudios de insulina y glucosa: permiten diagnosticar resistencia a la insulina y diabetes mellitus.
Estas pruebas son interpretadas por endocrinólogos y especialistas, quienes integran los resultados en planes de tratamiento personalizados, garantizando una atención médica completa.
Estudios inmunológicos y de diagnóstico infeccioso
El área de inmunología de la Clínica Ángeles se dedica al estudio del sistema inmunológico y a la detección de enfermedades infecciosas mediante pruebas serológicas y moleculares. Entre los exámenes más frecuentes destacan:- Pruebas de VIH (HIV-1 y HIV-2) mediante técnicas de detección de anticuerpos y PCR.
- Detección de hepatitis A, B y C.
- Pruebas de sífilis (VDRL y FTA-ABS) y otras infecciones de transmisión sexual.
- Panel TORCH para el diagnóstico de infecciones en mujeres embarazadas.
-
Pruebas COVID-19 PCR y antígeno.
Gracias a la precisión de estas pruebas, los médicos de la Clínica Ángeles pueden ofrecer diagnósticos tempranos y tratamientos adecuados, reduciendo riesgos de complicaciones.
Análisis especializados de microbiología y bacteriología
La Clínica Ángeles también realiza estudios microbiológicos avanzados para identificar bacterias, hongos y virus que causan infecciones en el organismo. Los cultivos y antibiogramas son pruebas clave que permiten detectar el agente infeccioso y determinar su sensibilidad a los antibióticos, facilitando así tratamientos más efectivos. Este tipo de estudios son fundamentales para pacientes hospitalizados, con heridas quirúrgicas o con infecciones recurrentes.Pruebas genéticas y moleculares de alta precisión
Dentro de sus servicios más innovadores, la Clínica Ángeles ofrece estudios de biología molecular y genética, los cuales permiten detectar mutaciones, predisposición a enfermedades hereditarias y ciertos tipos de cáncer. Algunas de las pruebas más solicitadas incluyen:- Detección de mutaciones BRCA1 y BRCA2 asociadas al cáncer de mama y ovario.
- Pruebas de ADN fetal no invasivas para la detección de alteraciones cromosómicas.
- Análisis de compatibilidad genética (HLA).
-
Estudios de secuenciación de genes para diagnóstico de enfermedades raras o hereditarias.
Estos análisis son realizados con equipos de alta tecnología y supervisados por genetistas clínicos especializados, asegurando máxima confiabilidad en los resultados.
Estudios de función hepática, renal y cardiaca
El laboratorio de la Clínica Ángeles también realiza estudios orientados a evaluar la función de órganos vitales. Entre ellos se incluyen:- Perfil hepático: mide enzimas como ALT, AST, bilirrubina y fosfatasa alcalina, útiles para detectar enfermedades del hígado.
-
 Pruebas renales: como creatinina, ácido úrico y examen de orina de 24 horas.
Pruebas renales: como creatinina, ácido úrico y examen de orina de 24 horas.
-
Marcadores cardiacos: como troponina, CK-MB y BNP, que permiten identificar daño o riesgo de enfermedad cardiovascular.
Estos estudios son fundamentales para el diagnóstico y seguimiento de enfermedades crónicas, así como para la evaluación de pacientes con síntomas inespecíficos o antecedentes familiares de patologías graves.
Laboratorio clínico disponible las 24 horas
Una de las ventajas más notables de la Clínica Ángeles es que su laboratorio clínico opera las 24 horas del día, los 365 días del año. Esto permite realizar pruebas de emergencia y obtener resultados en tiempos reducidos, especialmente en casos de urgencias médicas o pacientes hospitalizados. Además, los resultados pueden consultarse en línea de forma segura, facilitando la comunicación entre el paciente y su médico tratante.Atención integral y precisión diagnóstica en cada resultado
La Clínica Ángeles ha desarrollado un modelo de atención que combina experiencia médica, innovación tecnológica y trato humano. Su laboratorio no solo se enfoca en realizar pruebas, sino en ofrecer una visión completa del estado de salud del paciente, colaborando estrechamente con las diferentes especialidades médicas del hospital. Cada resultado es validado por profesionales altamente capacitados, lo que garantiza que los diagnósticos sean certeros y que las decisiones médicas se tomen con total respaldo científico.Confianza y calidad en diagnóstico clínico
Los laboratorios de la Clínica Ángeles son sinónimo de confianza, precisión y compromiso con la salud. Gracias a su enfoque integral y su constante actualización tecnológica, miles de pacientes en México encuentran en esta institución el respaldo necesario para cuidar de su bienestar. Ya sea para un chequeo rutinario, una prueba de control o un estudio especializado, la Clínica Ángeles ofrece un servicio médico confiable, humano y de excelencia. -
Cirugía de columna para escoliosis: avances y resultados
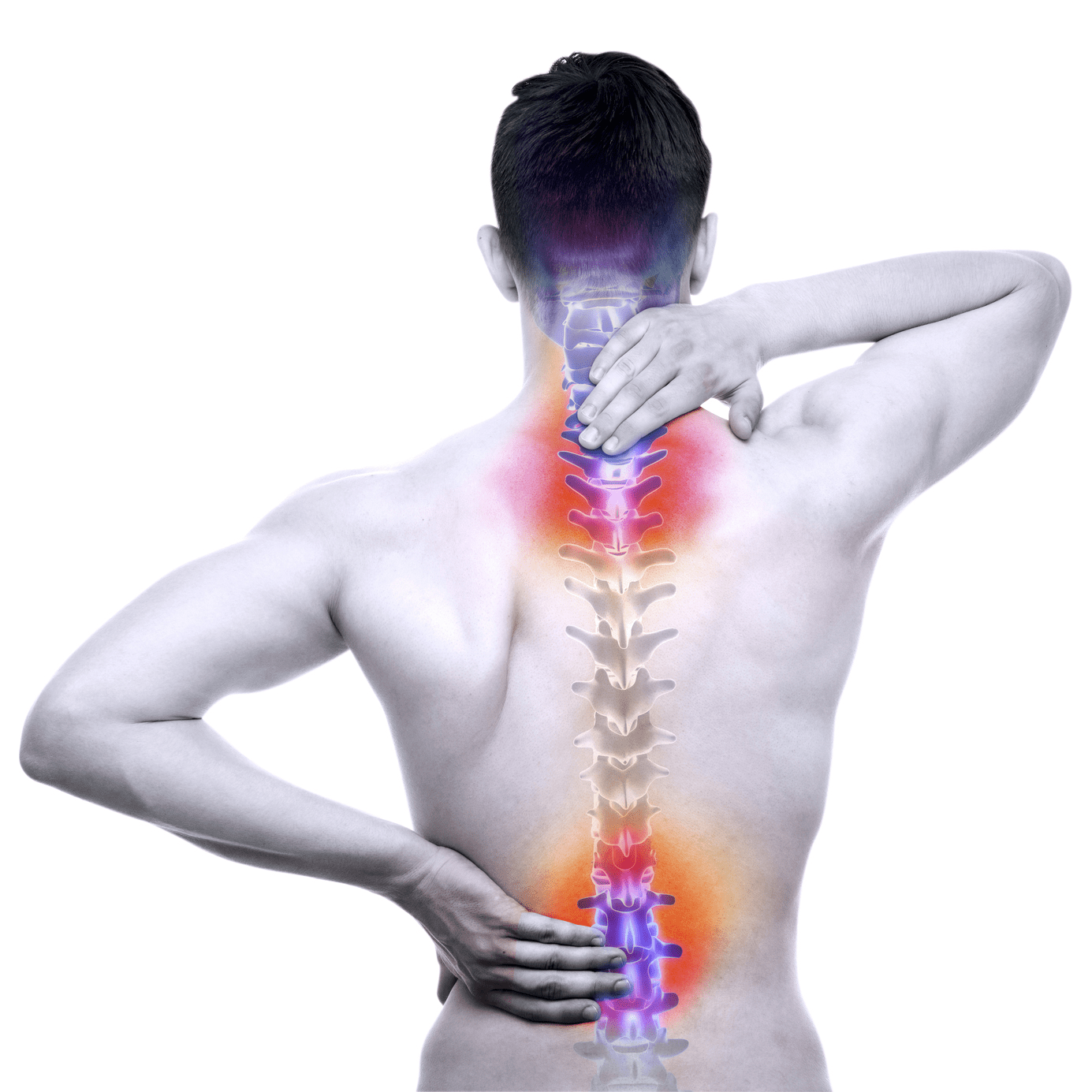 La cirugía de columna para escoliosis ha evolucionado de manera notable en la última década. Hoy, la planificación digital, la navegación 3D, el monitoreo neurofisiológico y los abordajes menos invasivos permiten correcciones más precisas y recuperaciones mejor estructuradas. Ya sea en escoliosis del adolescente (AIS) o en deformidad del adulto de origen degenerativo, el objetivo sigue siendo el mismo: alinear la columna, proteger la función neurológica y mejorar la calidad de vida con una cirugía de la columna vertebral segura y predecible.
La cirugía de columna para escoliosis ha evolucionado de manera notable en la última década. Hoy, la planificación digital, la navegación 3D, el monitoreo neurofisiológico y los abordajes menos invasivos permiten correcciones más precisas y recuperaciones mejor estructuradas. Ya sea en escoliosis del adolescente (AIS) o en deformidad del adulto de origen degenerativo, el objetivo sigue siendo el mismo: alinear la columna, proteger la función neurológica y mejorar la calidad de vida con una cirugía de la columna vertebral segura y predecible.¿Cuándo considerar la cirugía de columna en escoliosis?
La indicación quirúrgica depende de la magnitud de la curva, la progresión, los síntomas y el impacto funcional. En adolescentes, curvas progresivas con riesgo de empeorar tras el crecimiento suelen beneficiarse de artrodesis selectiva o técnicas de preservación de movimiento elegidas con criterio. En adultos, el dolor axial, la claudicación por estenosis asociada y el desequilibrio sagital o coronal son señales para valorar una operación de columna. La decisión integra síntomas, examen neurológico, radiografías panorámicas en bipedestación, medición del ángulo de Cobb, resonancia magnética y, cuando procede, tomografía para planear implantes.
Avances que han transformado la cirugía espinal en escoliosis
- Instrumentación pedicular segmentaria: los tornillos pediculares permiten anclajes sólidos a lo largo de múltiples niveles. Combinados con barras moldeadas, facilitan traslación, derotación y corrección progresiva con mejor control de las tres dimensiones de la deformidad.
- Navegación 3D y fluoroscopia de baja dosis: guían trayectorias de implantes con precisión milimétrica, especialmente valiosas en vértebras rotadas o en anatomías complejas.
- Monitoreo neurofisiológico intraoperatorio: vigila la integridad de médula y raíces durante maniobras de corrección, reduciendo el riesgo de lesión neurológica.
- Asistencia robótica (en casos seleccionados): estabiliza la colocación de tornillos y favorece la reproducibilidad del plan.
- Osteotomías controladas: desde Ponte/Smith-Petersen hasta pedicle subtraction osteotomy (PSO) en deformidades rígidas del adulto, abren el espacio necesario para reequilibrar la columna con seguridad.
- Abordajes laterales y opciones MIS: técnicas como LLIF/XLIF o TLIF mínimamente invasivo, combinadas con fijación percutánea, reducen sangrado y trauma muscular, con potencial de recuperación funcional más rápida cuando la indicación lo permite.
- Estrategias de preservación de movilidad en pacientes seleccionados (p. ej., vertebral body tethering en adolescentes cuidadosamente indicados): buscan corregir con menor pérdida de movimiento, aunque su uso es específico y requiere valoración detallada.
Planificación: del modelo al quirófano
La planificación preoperatoria precisa es el cimiento de un buen resultado en cirugía de espalda por escoliosis:
- Análisis radiográfico integral: curvas principales y compensatorias, balance sagital (pelvic incidence–lumbar lordosis), línea de plomada y evaluación de torsión vertebral.
- Definición de niveles a instrumentar y fusionar: se busca corregir la deformidad con el menor número de niveles posibles, preservando movilidad cuando sea razonable.
- Selección de técnica: artrodesis posterior con instrumentación pedicular, abordajes combinados (anterior + posterior) o procedimientos MIS con intersomáticos laterales, según rigidez y patrón de curva.
- Plan de seguridad: monitoreo neurofisiológico, umbrales de estimulación en tornillos y estrategia para eventual descompresión si existe estenosis concomitante.
Resultados esperados: más que enderezar, es recuperar función
Los avances en cirugía espinal se reflejan en mejoras que los pacientes perciben en su vida diaria:
- Reducción del dolor: al corregir desbalances que sobrecargan articulaciones y músculos paravertebrales.
- Mejor postura y resistencia: el reequilibrio sagital facilita caminar, estar de pie y realizar actividades básicas.
- Calidad de vida: muchos pacientes reportan mayor autonomía, menos necesidad de analgésicos y mejor imagen corporal.
- Durabilidad: una artrodesis sólida y una alineación bien planificada favorecen resultados estables en el tiempo.
Nota importante: cada caso es único. La magnitud de la corrección, el dolor residual y los tiempos de reintegración varían según edad, comorbilidades, rigidez de la curva y tipo de procedimiento de columna realizado.
Adolescente vs. adulto: diferencias clave
- Escoliosis del adolescente (AIS): suele tratarse con artrodesis posterior selectiva cuando la curva es progresiva o supera umbrales clínicos relevantes. La meta es corregir la curva principal y mantener tanto movimiento como sea posible.
- Deformidad del adulto: frecuentemente asociada a degeneración discal, estenosis y pérdida de lordosis. Aquí la estrategia puede requerir descompresión y fusión para aliviar dolor radicular y restaurar el balance. Las osteotomías son más comunes por la rigidez adquirida.
Manejo del dolor y protocolos ERAS
La recuperación se beneficia de protocolos ERAS (Enhanced Recovery After Surgery):
- Analgesia multimodal para reducir opioides y sus efectos secundarios.
- Control de náusea e hidratación para deambulación temprana.
- Movilización y fisioterapia desde las primeras 24–48 horas, con metas diarias.
- Educación preoperatoria: entender el proceso disminuye ansiedad y mejora adherencia al plan.
Rehabilitación de columna: sostener el resultado
La rehabilitación de columna es el puente entre la corrección quirúrgica y la vida cotidiana:
- Fase temprana: respiración, higiene postural, marchas progresivas y protección de la herida.
- Fase intermedia: fortalecimiento del core, glúteos y estabilizadores, trabajo de equilibrio y resistencia.
- Fase avanzada: retorno gradual a actividades recreativas y laborales, con énfasis en ergonomía para prevenir sobrecargas.
Riesgos y cómo se minimizan
Toda operación de columna implica riesgos (infección, sangrado, trombosis, lesión neurológica, pseudoartrosis). Las tasas se reducen con:
- Selección cuidadosa del paciente y optimización de comorbilidades (glucosa, presión arterial, densidad ósea).
- Tecnología de guía (navegación, fluoroscopia de baja dosis) y monitoreo neurofisiológico constante.
- Técnica quirúrgica estandarizada y equipo experimentado.
- Adherencia a rehabilitación y seguimiento, incluyendo vigilancia radiográfica del constructo y del balance global.
Preguntas útiles para tu consulta
- ¿Mi diagnóstico (AIS o deformidad del adulto) y mis síntomas justifican cirugía de columna?
- ¿Qué técnica recomiendan (artrodesis posterior, abordaje combinado, LLIF/XLIF, TLIF, osteotomías) y por qué?
- ¿Se utilizarán navegación 3D, monitoreo neurofisiológico o asistencia robótica en mi caso?
- ¿Cuántos niveles se instrumentarán y cómo impacta eso en movilidad futura?
- ¿Qué tiempos de recuperación estiman para caminar sin apoyo, retomar oficina o actividades físicas?
- ¿Cuál será mi plan de rehabilitación y qué metas funcionales medirán el éxito (dolor, marcha, resistencia)?
- ¿Qué cuidados a largo plazo requiere la cirugía de espalda (seguimiento de implantes, salud ósea, ergonomía)?
Consejos prácticos antes y después de la cirugía
- Optimiza la salud ósea (vitamina D, calcio y, si aplica, terapia específica).
- Suspende tabaco y controla glucosa y presión; mejora cicatrización y solidez de la fusión.
- Prehabilitación: llega con el mejor nivel de fuerza y capacidad respiratoria posible.
- Adapta el hogar para un regreso seguro (retira obstáculos, utiliza sillas firmes con apoyabrazos, buena iluminación).
- Sigue el plan de analgesia y rehabilitación de columna; la constancia marca la diferencia en los resultados.
-
Tecnología y especialistas para abdominoplastia en Hospital Ángeles
La abdominoplastia es un procedimiento de contorno corporal que requiere precisión técnica, criterios de seguridad rigurosos y un equipo con experiencia. En Hospital Ángeles, la combinación de infraestructura hospitalaria de alto nivel, tecnología quirúrgica actualizada y especialistas certificados permite planear cirugías predecibles y enfocadas en resultados naturales. Este artículo describe los pilares tecnológicos y humanos que respaldan la abdominoplastia en la institución, desde la valoración inicial hasta el seguimiento posoperatorio.
Valoración integral con soporte diagnóstico
 Antes de cualquier abdominoplastia, se realiza una historia clínica completa y una valoración del estado general de salud, con énfasis en comorbilidades, hábitos y metas del paciente. Para definir la técnica adecuada (abdominoplastia completa, mini abdominoplastia o lipoabdominoplastia), se revisan componentes clave del abdomen: calidad de piel, exceso cutáneo, diástasis de rectos y distribución de grasa.
Antes de cualquier abdominoplastia, se realiza una historia clínica completa y una valoración del estado general de salud, con énfasis en comorbilidades, hábitos y metas del paciente. Para definir la técnica adecuada (abdominoplastia completa, mini abdominoplastia o lipoabdominoplastia), se revisan componentes clave del abdomen: calidad de piel, exceso cutáneo, diástasis de rectos y distribución de grasa.
Dependiendo del caso, el equipo puede apoyarse en estudios de imagen y herramientas de medición del contorno para delimitar áreas a tratar y estimar la necesidad de plicatura muscular o de reposicionamiento umbilical. Esta etapa permite establecer un plan quirúrgico personalizado que equilibra expectativas estéticas y criterios de seguridad.Quirófanos y anestesia: entorno controlado y monitorización avanzada
La seguridad durante la abdominoplastia depende de una anestesia administrada por especialistas y de un quirófano con monitoreo continuo de variables hemodinámicas, ventilatorias y de fluidos. En Hospital Ángeles, la estandarización de procesos se refleja en:
- Protocolos de anestesia adaptados al perfil del paciente y a la duración prevista del procedimiento.
- Monitoreo intraoperatorio para mantener estabilidad y prevenir eventos adversos.
- Profilaxis antibiótica y estrategias de prevención de tromboembolismo venoso, con medidas mecánicas y, en casos seleccionados, farmacológicas.
- Coordinación del equipo quirúrgico para optimizar tiempos, reducir sangrado y favorecer la recuperación.
Tecnologías de energía y técnicas orientadas a la preservación tisular
La abdominoplastia moderna busca precisión con menor trauma en tejidos. Dependiendo de la indicación, el cirujano puede apoyarse en dispositivos de energía para coagulación y disección controlada, con el objetivo de:
- Disminuir el sangrado y el riesgo de seroma mediante hemostasia eficiente.
- Cuidar la perfusión y la integridad cutánea, favoreciendo una cicatrización de calidad.
- Facilitar la armonía del contorno, especialmente al combinarse con tratamiento de flancos o espalda baja.
En planes de lipoabdominoplastia, el manejo del tejido adiposo se integra de forma estratégica (siempre bajo criterios de seguridad) para realzar la cintura y suavizar transiciones, manteniendo un abdomen plano pero flexible.
Reconstrucción funcional: plicatura y ombligo de aspecto natural
Un componente fundamental es la reparación de diástasis de rectos cuando está presente. Esta plicatura restaura el soporte del core, mejora la postura y reduce el abombamiento central.
El ombligo se planifica con atención a la forma, el tamaño y la posición, buscando un aspecto natural y proporcional a la estatura y al ancho del abdomen. La cicatriz se diseña baja y simétrica para que quede oculta bajo ropa interior o traje de baño, con tensión distribuida de manera equilibrada para evitar marcas.Estandarización de insumos y control de la herida
Los insumos (suturas, apósitos y materiales de fijación) se eligen de acuerdo con el tipo de piel, la extensión del despegamiento y la estrategia de cierre. En algunos casos se colocan drenajes temporales que facilitan la evacuación de fluidos en los primeros días. El control meticuloso de la herida y la educación al paciente para el cuidado domiciliario son parte del protocolo y contribuyen a disminuir complicaciones.
Recuperación asistida y analgesia multimodal
La recuperación tras abdominoplastia se beneficia de esquemas de analgesia multimodal para un control del dolor más efectivo y con menos efectos secundarios. El plan posoperatorio incluye:
- Movilización temprana para activar la circulación y bajar el riesgo de coágulos.
- Uso de faja de compresión para modular la inflamación y favorecer el adherencia de tejidos.
- Curaciones y vigilancia de signos de alarma (enrojecimiento extendido, secreción anormal, dolor no controlado).
- Reincorporación progresiva a actividades, con tiempos que se ajustan a cada caso y al tipo de labor o deporte.
Equipo humano: cirujanos plásticos certificados y enfoque multidisciplinario
El valor diferencial de Hospital Ángeles está en la experiencia del cirujano plástico certificado y en el equipo multidisciplinario que respalda cada fase del proceso. La comunicación clara, el consentimiento informado y la disponibilidad para resolver dudas forman parte del acompañamiento. La selección adecuada de pacientes, la planeación realista y la supervisión cercana son elementos que, en conjunto, elevan la seguridad y la satisfacción.
Cicatriz y estética sostenible: tecnología al servicio del detalle
Una abdominoplastia de calidad contempla la maduración de la cicatriz en el tiempo. Además de diseñar la incisión en una zona baja, se recomiendan medidas como silicona tópica, fotoprotección y, en casos seleccionados, terapias complementarias (p. ej., láser o taping) para optimizar la apariencia. La tecnología y las buenas prácticas buscan un resultado duradero, con un abdomen que recupere elasticidad, movilidad y proporción.
Preguntas frecuentes
¿La abdominoplastia es para bajar de peso?
No. La abdominoplastia es un procedimiento de contorno corporal. Lo ideal es alcanzar un peso estable antes de la cirugía para optimizar seguridad y resultados.¿Se puede combinar con liposucción?
Sí, en planes de lipoabdominoplastia. El objetivo es refinar flancos y cintura, manteniendo criterios de seguridad y perfusión.¿Cómo se controla el dolor?
Mediante analgesia multimodal ajustada a tu perfil, lo que mejora el confort y acelera la movilidad temprana.¿Cuándo veré el resultado final?
El contorno se aprecia desde el inicio, pero el aspecto definido y natural se consolida entre 3 y 6 meses, cuando cede el edema y maduran los tejidos.¿Qué especialistas participan?
Además del cirujano plástico y el anestesiólogo, pueden involucrarse personal de enfermería, rehabilitación y, cuando aplica, otros profesionales de apoyo para un seguimiento integral.Cómo iniciar tu proceso en Hospital Ángeles
Si estás valorando una abdominoplastia, agenda una consulta para revisar tu historia clínica, analizar el estado del abdomen y discutir la tecnología y la técnica más convenientes para tu caso. Solicita un plan detallado con tiempos estimados, cuidados posoperatorios y calendario de seguimiento. La combinación de infraestructura, protocolos y experiencia del equipo es la mejor base para alcanzar un resultado natural y seguro.
-
¿Qué es la rinoplastia y qué tipos de procedimientos existen?
La rinoplastia es una de las cirugías estéticas más populares y solicitadas a nivel mundial, tanto por razones funcionales como estéticas. Este procedimiento tiene como objetivo modificar la forma, tamaño o proporciones de la nariz para mejorar la armonía facial o corregir problemas respiratorios. Gracias a los avances médicos y tecnológicos, hoy en día existen distintos tipos de rinoplastia adaptados a las necesidades específicas de cada paciente, ofreciendo resultados más precisos, naturales y seguros.
¿En qué consiste la rinoplastia?
La rinoplastia consiste en remodelar la estructura ósea y cartilaginosa de la nariz. Puede realizarse con fines estéticos, como afinar el dorso nasal o corregir una desviación, o bien con fines funcionales, cuando se busca mejorar la respiración a causa de alteraciones como el tabique desviado. Es una intervención que requiere de un diagnóstico detallado y una planeación personalizada, ya que cada nariz presenta características únicas en forma, grosor de piel y soporte estructural.
En centros hospitalarios de prestigio, como el Hospital Ángeles, los especialistas utilizan tecnología avanzada para evaluar la anatomía nasal con precisión, lo que permite diseñar un plan quirúrgico seguro y predecible. El paciente recibe además acompañamiento durante todas las etapas del proceso: valoración preoperatoria, cirugía y recuperación.
Tipos de rinoplastia según la técnica quirúrgica
Existen diversas técnicas de rinoplastia, y la elección de una u otra depende del tipo de modificación que se desea lograr, así como de la complejidad del caso. Las más comunes son:
Rinoplastia abierta
Es una técnica en la que el cirujano realiza una pequeña incisión en la columela, la parte externa que separa las fosas nasales. A través de esta apertura se levanta la piel para acceder directamente a los huesos y cartílagos de la nariz. Este método brinda una visión completa de la estructura nasal, lo que facilita realizar correcciones complejas y obtener una mayor precisión en los resultados. Es la opción más utilizada en cirugías reconstructivas o en pacientes que ya se han sometido a una rinoplastia previa.
Rinoplastia cerrada
A diferencia de la anterior, la rinoplastia cerrada se realiza con incisiones internas, sin dejar cicatrices visibles. Es una técnica menos invasiva que se recomienda para modificaciones menores, como el afinamiento del dorso o el levantamiento de la punta nasal. Su principal ventaja es una recuperación más rápida y con menor inflamación.
Rinoplastia ultrasónica
La rinoplastia ultrasónica representa uno de los avances más notables en cirugía estética facial. Utiliza un dispositivo especial que emite vibraciones de alta frecuencia para esculpir los huesos nasales con extrema precisión, sin dañar los tejidos blandos ni los vasos sanguíneos. Esto se traduce en un procedimiento más seguro, con menos sangrado y hematomas, además de una recuperación más corta.
Esta técnica se ha consolidado como una de las preferidas por los cirujanos y los pacientes debido a sus resultados naturales y la reducción de molestias postoperatorias. En hospitales de alto nivel, como el Hospital Ángeles, la rinoplastia ultrasónica es ampliamente utilizada por sus beneficios tanto estéticos como funcionales.
Tipos de rinoplastia según la finalidad del procedimiento
Además de las diferencias técnicas, la rinoplastia puede clasificarse según el propósito con el que se realiza. Cada tipo tiene objetivos específicos y se adapta a las necesidades del paciente.
Rinoplastia estética
Su principal finalidad es mejorar la apariencia de la nariz para lograr una mayor armonía facial. Este tipo de procedimiento puede incluir la reducción del tamaño nasal, la corrección de la giba (joroba), el refinamiento de la punta o el ajuste de las fosas nasales. Aunque los resultados son visibles en la forma externa, es fundamental que la estética no afecte la funcionalidad respiratoria, por lo que el equilibrio entre forma y función es esencial.
Rinoplastia funcional
Este procedimiento busca corregir alteraciones internas que dificultan la respiración, como el tabique desviado o los cornetes hipertróficos. En muchos casos, la rinoplastia funcional se combina con una cirugía estética, lo que se conoce como rinoseptoplastia, logrando tanto una mejoría respiratoria como un resultado visual armónico.
Rinoplastia secundaria o de revisión
Cuando un paciente no está satisfecho con los resultados de una cirugía previa o presenta complicaciones funcionales, puede requerir una rinoplastia secundaria. Este tipo de intervención es más compleja, ya que se trabaja sobre tejidos cicatrizados y estructuras modificadas. Por ello, debe realizarse en centros con experiencia y con especialistas certificados que garanticen precisión y seguridad.
Evaluación preoperatoria y planificación personalizada
Antes de realizar una rinoplastia, el cirujano debe realizar una valoración médica completa. En hospitales de alto nivel, este proceso incluye estudios clínicos, análisis de sangre, y en algunos casos, tomografías nasales para comprender la estructura interna. Durante esta evaluación, se analizan aspectos como la forma del rostro, el grosor de la piel y las proporciones faciales, a fin de diseñar un resultado equilibrado y natural.
Además, se discuten las expectativas del paciente y se realiza una simulación digital para visualizar los posibles resultados. Este enfoque personalizado permite establecer objetivos realistas y evitar complicaciones.
Precio de rinoplastia: factores que influyen en el costo
El precio de rinoplastia puede variar considerablemente dependiendo de varios factores. Entre los más importantes se encuentran:
- La técnica quirúrgica utilizada (tradicional o ultrasónica).
- La complejidad del procedimiento.
- Los honorarios del cirujano y el anestesiólogo.
- Los costos hospitalarios y de materiales quirúrgicos.
- La duración de la estancia hospitalaria y el seguimiento postoperatorio.
Aunque existen clínicas que ofrecen precios más bajos, es importante considerar que la rinoplastia es una cirugía que requiere precisión, experiencia y medidas estrictas de seguridad. Realizarla en un hospital reconocido como Hospital Ángeles representa una inversión en resultados garantizados, atención profesional y tecnología avanzada.
Recuperación y cuidados posteriores
Después de la rinoplastia, el paciente puede experimentar hinchazón y molestias leves, las cuales disminuyen con el paso de los días. Se recomienda mantener reposo, dormir con la cabeza elevada y evitar actividades físicas intensas durante las primeras semanas. El uso de férulas o vendajes es temporal y contribuye a mantener la nueva forma nasal mientras los tejidos cicatrizan.
Los resultados finales pueden observarse de manera progresiva, generalmente entre los tres y seis meses posteriores, una vez que la inflamación ha desaparecido por completo. El seguimiento médico es fundamental para asegurar una recuperación exitosa y detectar cualquier posible complicación a tiempo.
La rinoplastia, en cualquiera de sus modalidades, ofrece beneficios notables tanto en la apariencia como en la función respiratoria del paciente. Gracias a la incorporación de técnicas como la rinoplastia ultrasónica y la experiencia de cirujanos certificados, este procedimiento se ha convertido en una opción segura, precisa y altamente satisfactoria para quienes desean transformar su perfil facial con resultados naturales y duraderos.

-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.