Una cirugía de columna exitosa comienza mucho antes del quirófano. En Hospital Ángeles, la preparación integral es un proceso estructurado que alinea diagnóstico, optimización médica, educación del paciente y logística familiar para asegurar una cirugía de la columna vertebral segura y una recuperación más predecible. Este enfoque combina protocolos ERAS (Enhanced Recovery After Surgery), planeación con imagen avanzada y un programa de rehabilitación de columna que inicia desde el preoperatorio, con el objetivo de reducir dolor, estancia hospitalaria y riesgos.
Objetivos de la preparación preoperatoria
- Seguridad clínica: disminuir complicaciones anestésicas y quirúrgicas.
- Eficiencia: acortar tiempos de estancia y acelerar la recuperación funcional.
- Empoderamiento del paciente: comprender la operación de columna, sus beneficios y cuidados.
- Continuidad del cuidado: coordinar la transición del hospital al hogar con un plan claro.
Checklist preoperatorio en Hospital Ángeles
Para avanzar con orden, utiliza este checklist:
- Valoración clínica y neurológica con especialista en cirugía espinal.
- Correlación imagenológica (RM/TAC y radiografías dinámicas): confirma nivel y tipo de lesión (hernia, estenosis, espondilolistesis, deformidad).
- Optimización de comorbilidades: control glucémico (HbA1c), presión arterial, función renal y densidad ósea cuando aplica.
- Laboratorio prequirúrgico: biometría, química, coagulación; electrocardiograma y radiografía de tórax según edad/condiciones.
- Anestesia: entrevista para valorar riesgos, vías aéreas y manejo del dolor multimodal.
- Educación del paciente: expectativas, calendario de rehabilitación, señales de alarma y cuidado de herida.
- Trámites y logística: seguro de gastos médicos, acompañante designado, traslado y adeudos previstos.
- Preparación del hogar: adaptar espacios y tener a la mano dispositivos de apoyo para la cirugía de espalda.
Optimización médica: base de una cirugía segura
La cirugía de columna mínimamente invasiva o abierta requiere condiciones sistémicas adecuadas:
- Diabetes: mantener glucosa en rangos recomendados reduce infección y retardo de cicatrización.
- Hipertensión: fármacos ajustados; evitar picos tensionales perioperatorios.
- Osteoporosis: DEXA, suplementación y, si procede, terapia antiresortiva para mejorar la fijación de implantes.
- Peso corporal: una pérdida moderada antes de la operación de columna disminuye estrés mecánico y respiratorio.
- Tabaquismo: suspender al menos 4–6 semanas antes; mejora oxigenación y fusión ósea.
- Anticoagulantes/antiagregantes: coordinar ventanas de suspensión/puente con cardiología y anestesia.
Tip: un paciente optimizado invierte menos en complicaciones y logra mejores marcadores de recuperación.
Prehabilitación: llegar fuerte al quirófano
La prehabilitación prepara músculos y mente:
- Movilidad y core: ejercicios suaves para estabilizar la región lumbopélvica o cervical.
- Respiración diafragmática y espirometría incentivada: previenen atelectasias y aceleran el alta.
- Higiene postural: técnicas para girar en cama, levantarse y caminar sin sobrecargar la columna.
- Condición cardiovascular: caminatas cortas y regulares si el dolor lo permite.
- Preparación emocional: manejo de ansiedad con educación, acompañamiento y, cuando procede, apoyo psicológico.
Nutrición y hábitos antes de la cirugía
- Proteína suficiente (1.2–1.5 g/kg/día, según indicación) para favorecer reparación tisular.
- Hidratación adecuada y corrección de anemia o deficiencias (hierro, B12, vitamina D).
- Evitar alcohol en días previos; interfiere con coagulación y sueño.
- Ayuno guiado por anestesia (sólidos y líquidos claros según protocolo ERAS).
Medicamentos: qué continuar y qué pausar
Trae una lista escrita con dosis y horarios. En general:
- Hipertensión y tiroides: suelen continuarse el día de cirugía (según indicación).
- Hipoglucemiantes: ajustes específicos; la insulina puede requerir esquema perioperatorio.
- Anticoagulantes/antiagregantes: suspensiones y puentes individualizados.
- Suplementos/herbolaria: suspender aquellos que alteran coagulación (ginkgo, ajo, ginseng) una semana antes, salvo indicación diferente.
Planificación de implantes y tecnología
Según el caso, tu cirujano puede recomendar:
- Navegación 3D y fluoroscopia de baja dosis para orientación precisa.
- Monitoreo neurofisiológico para proteger raíces/médula.
- Microscopía o endoscopia de columna para abordajes selectivos.
-
Asistencia robótica en fusiones complejas.
Estos recursos incrementan la precisión de la cirugía de la columna vertebral y se incorporan a la planeación y la cotización.
Preparar tu casa para el regreso
- Dormitorio accesible en planta baja si es posible.
- Sillas con respaldo y brazos, asiento elevado para WC y superficies firmes para incorporarte.
- Evitar obstáculos (alfombras sueltas, cables) y asegurar iluminación nocturna.
- Ayudas: cojín lumbar, bastón/andadera si se indicó, pastillero y botiquín con curaciones.
El día de la operación de columna
- Documentos y estudios: identifica una carpeta con todo listo.
- Ropa cómoda y calzado estable; quita joyas, esmalte y prótesis removibles.
- Ayuno conforme a indicación; toma solo los medicamentos permitidos con un sorbo de agua.
- Acompañante designado para información, traslado y soporte emocional.
- En la sala, el equipo confirmará identidad, procedimiento y lado/segmento (lista de verificación de seguridad).
- Analgesia multimodal y control de náusea para facilitar deambulación temprana.
Postoperatorio temprano y criterios de alta
- Dolor controlado con esquema multimodal.
- Fisioterapia en las primeras 24–48 horas: sentarse, marcha asistida, escaleras si corresponde.
- Tolerancia oral y micción espontánea.
- Educación de egreso: cuidado de herida, higiene postural, pautas de carga y señales de alarma (fiebre, enrojecimiento intenso, salida de secreción, pérdida de fuerza o sensibilidad, dolor creciente).
Rehabilitación de columna tras el alta
Un programa escalonado potencia los beneficios de la cirugía de espalda:
- Fase 1 (semanas 1–2): caminatas cortas, movilidad suave, protección de incisión.
- Fase 2 (semanas 3–6): fortalecimiento de core, glúteos y estabilizadores; ergonomía laboral.
- Fase 3 (después de semana 6–12): retorno gradual a deporte recreativo según técnica (más rápido tras microdiscectomía que en artrodesis).
- Visitas de seguimiento para revisar imágenes, cicatrización y objetivos funcionales.
Preguntas frecuentes antes de tu cirugía de columna
¿Siempre hay opción mínimamente invasiva?
No en todos los casos. La cirugía de columna mínimamente invasiva depende de niveles afectados, inestabilidad y deformidad. Tu equipo seleccionará la técnica con mejor relación beneficio–riesgo.
¿Cuánto tardaré en volver a trabajar?
Varía por procedimiento y tipo de labor. Oficinas: 2–4 semanas tras microdiscectomía/descompresión; trabajos físicos o artrodesis: tiempos mayores y retorno escalonado.
¿Necesitaré corsé?
Se indica según el tipo de procedimiento de columna y la calidad ósea. Tu cirujano lo definirá.
¿Qué pasa con el dolor?
El objetivo es reducir dolor y mejorar función. Se emplean analgésicos, hielo local, descanso posicionado y progresión de ejercicios.
Tu equipo, tu plan
La preparación integral en Hospital Ángeles integra especialistas en cirugía de columna, anestesia, enfermería, rehabilitación y, cuando procede, medicina interna y nutrición. Con información clara, un hogar adaptado y un plan de rehabilitación desde el inicio, estarás listo para transitar el proceso con mayor seguridad y confianza.
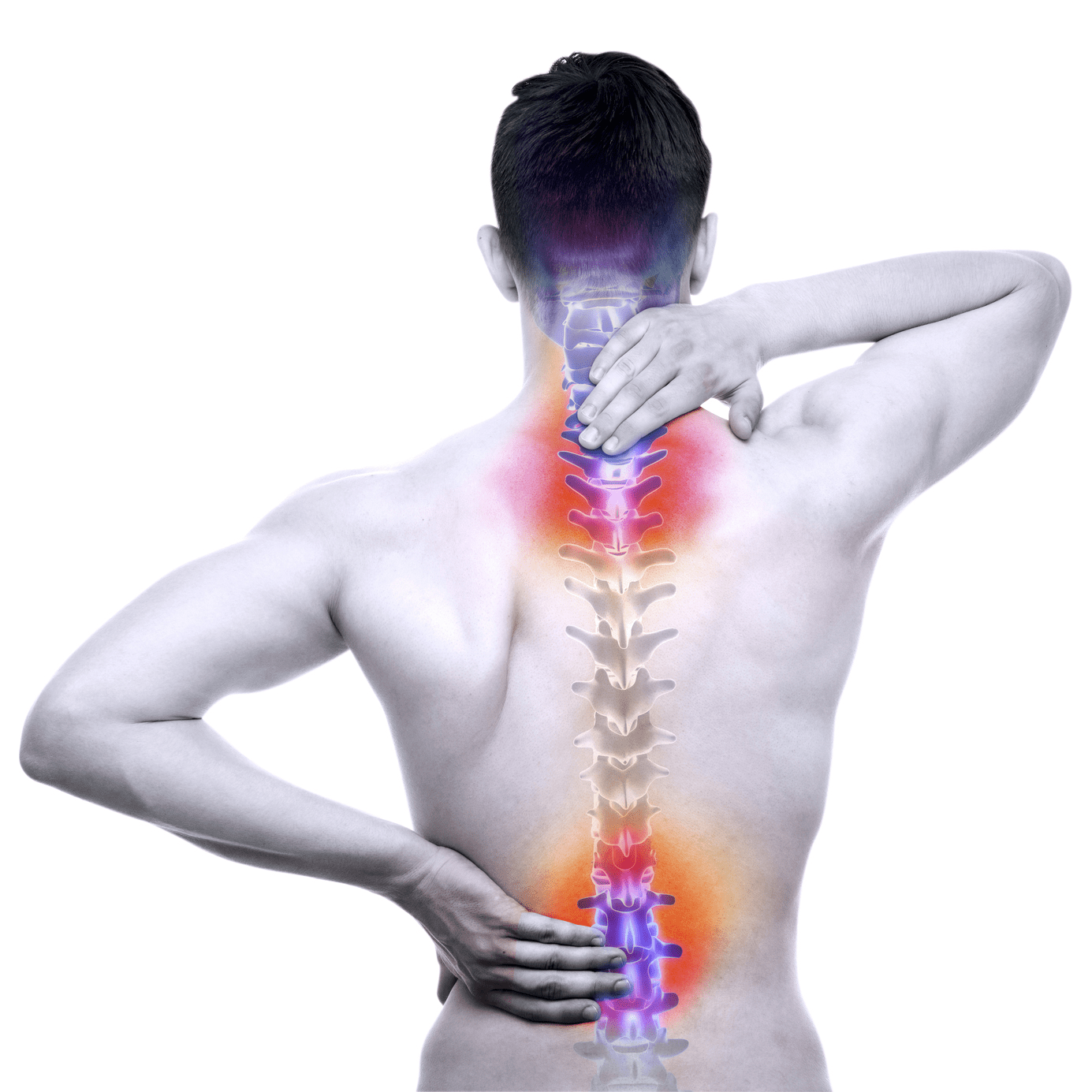 La cirugía de columna para escoliosis ha evolucionado de manera notable en la última década. Hoy, la planificación digital, la navegación 3D, el monitoreo neurofisiológico y los abordajes menos invasivos permiten correcciones más precisas y recuperaciones mejor estructuradas. Ya sea en escoliosis del adolescente (AIS) o en deformidad del adulto de origen degenerativo, el objetivo sigue siendo el mismo: alinear la columna, proteger la función neurológica y mejorar la calidad de vida con una cirugía de la columna vertebral segura y predecible.
La cirugía de columna para escoliosis ha evolucionado de manera notable en la última década. Hoy, la planificación digital, la navegación 3D, el monitoreo neurofisiológico y los abordajes menos invasivos permiten correcciones más precisas y recuperaciones mejor estructuradas. Ya sea en escoliosis del adolescente (AIS) o en deformidad del adulto de origen degenerativo, el objetivo sigue siendo el mismo: alinear la columna, proteger la función neurológica y mejorar la calidad de vida con una cirugía de la columna vertebral segura y predecible.
 La revolución tecnológica detrás de la cirugía robótica
La revolución tecnológica detrás de la cirugía robótica La cirugía oncológica es un paso decisivo dentro del tratamiento integral del cáncer. Prepararte de forma adecuada mejora la seguridad del procedimiento, facilita la recuperación y reduce complicaciones. Este checklist esencial reúne acciones prácticas y recomendaciones avaladas por equipos multidisciplinarios para que llegues al quirófano con la mayor confianza posible. El objetivo es que, junto con tu cirujano oncólogo, establezcas una ruta clara desde la planeación hasta el alta y el seguimiento.
La cirugía oncológica es un paso decisivo dentro del tratamiento integral del cáncer. Prepararte de forma adecuada mejora la seguridad del procedimiento, facilita la recuperación y reduce complicaciones. Este checklist esencial reúne acciones prácticas y recomendaciones avaladas por equipos multidisciplinarios para que llegues al quirófano con la mayor confianza posible. El objetivo es que, junto con tu cirujano oncólogo, establezcas una ruta clara desde la planeación hasta el alta y el seguimiento.
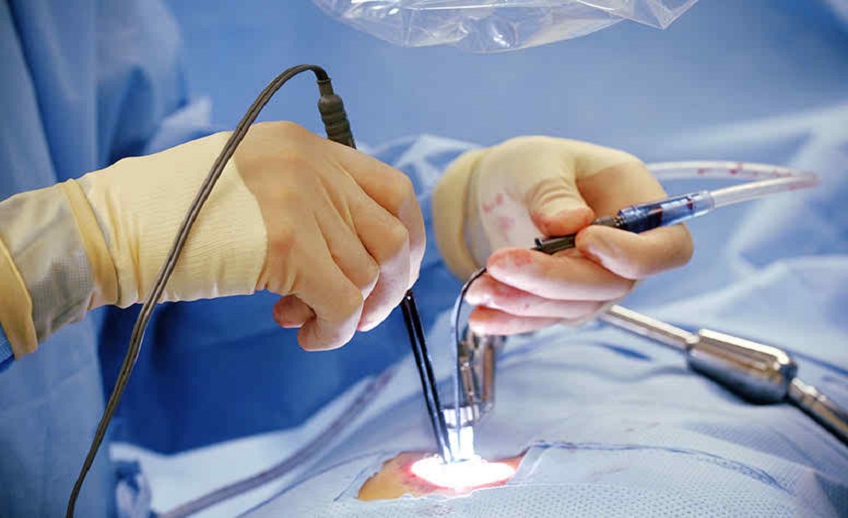 La recuperación acelerada no es una promesa vacía; es el fruto de múltiples mejoras en todo el proceso de atención. La cirugía de espalda actual emplea incisiones pequeñas, dilatadores tubulares y navegación 3D para reducir el trauma muscular, el sangrado y el dolor postoperatorio. A esto se suman analgesia multimodal, control de náusea y movilización temprana, elementos clave para lograr una operación de columna con retorno funcional anticipado.
La recuperación acelerada no es una promesa vacía; es el fruto de múltiples mejoras en todo el proceso de atención. La cirugía de espalda actual emplea incisiones pequeñas, dilatadores tubulares y navegación 3D para reducir el trauma muscular, el sangrado y el dolor postoperatorio. A esto se suman analgesia multimodal, control de náusea y movilización temprana, elementos clave para lograr una operación de columna con retorno funcional anticipado.
 La cirugía bariátrica es una intervención quirúrgica y metabólica destinada a tratar la obesidad y sus comorbilidades (diabetes tipo 2, hipertensión, apnea del sueño, dislipidemias). Elegir la técnica adecuada y comprender cuánto cuesta y cómo financiarla es clave para tomar una decisión informada. Este artículo resume las opciones quirúrgicas, los factores que determinan el precio total y las alternativas de financiamiento más usadas por los pacientes, con recomendaciones prácticas para optimizar la inversión en salud.
La cirugía bariátrica es una intervención quirúrgica y metabólica destinada a tratar la obesidad y sus comorbilidades (diabetes tipo 2, hipertensión, apnea del sueño, dislipidemias). Elegir la técnica adecuada y comprender cuánto cuesta y cómo financiarla es clave para tomar una decisión informada. Este artículo resume las opciones quirúrgicas, los factores que determinan el precio total y las alternativas de financiamiento más usadas por los pacientes, con recomendaciones prácticas para optimizar la inversión en salud.